Erythropoetische Protoporphyrie - Erythropoietic protoporphyria
| Erythropoetische Protoporphyrie | |
|---|---|
| Andere Namen | EVP |
 | |
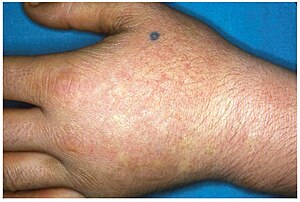
| Chronische Hautläsionen von EPP | |
| Spezialität |
Endokrinologie , Dermatologie |
| Risikofaktoren | Schmerz und Reizung |
Erythropoetische Protoporphyrie (oder allgemein als EPP bezeichnet) ist eine Form der Porphyrie , die sich in ihrer Schwere unterscheidet und sehr schmerzhaft sein kann. Es entsteht aus einem Mangel des Enzyms Ferrochelatase , der zu ungewöhnlich hohen Protoporphyrinspiegeln in den roten Blutkörperchen (Erythrozyten) , im Plasma, in der Haut und in der Leber führt . Der Schweregrad variiert erheblich von Individuum zu Individuum.
Eine klinisch ähnliche Form der Porphyrie, bekannt als X-Linked Dominant Protoporphyria, wurde 2008 identifiziert.
Präsentation
EPP zeigt sich normalerweise in der Kindheit mit der häufigsten Darstellungsweise als akute Lichtempfindlichkeit der Haut. Es betrifft Bereiche, die der Sonne ausgesetzt sind, und ist in der Regel unlösbar. Einige Minuten Sonneneinstrahlung verursachen Juckreiz, Erythem, Schwellung und Schmerzen. Längere Expositionszeiten können Verbrennungen zweiten Grades verursachen. Nach wiederholter Exposition können bei Patienten Lichenifikation, Hypopigmentierung, Hyperpigmentierung und Narbenbildung der Haut auftreten.
EPP tritt normalerweise zum ersten Mal in der Kindheit auf und betrifft am häufigsten das Gesicht und die oberen Oberflächen der Arme, Hände und Füße sowie die freiliegenden Oberflächen der Beine. Die meisten Patienten zeigen, wenn die EPP nicht so schwerwiegend ist, Symptome mit Beginn der Pubertät, wenn der männliche und weibliche Hormonspiegel während der sexuellen Entwicklung und Aufrechterhaltung ansteigen. Eine schwerere EPP kann sich im Säuglingsalter manifestieren. EPP kann durch Sonneneinstrahlung ausgelöst werden, obwohl sich der Patient hinter Glas befindet. Es ist bekannt, dass selbst die UV-Emissionen beim Lichtbogenschweißen unter Verwendung einer vollständigen Schutzmaske EPP auslösen. EPP kann sich auch im Alter zwischen 3 und 6 Jahren manifestieren.
Längerer Sonneneinstrahlung kann zu Ödemen an Händen, Gesicht und Füßen führen, selten mit Blasenbildung und Petechien. Hautverdickungen können manchmal im Laufe der Zeit auftreten.
Menschen mit EPP haben auch ein erhöhtes Risiko, Gallensteine zu entwickeln . In einer Studie wurde festgestellt, dass EPP-Patienten an Vitamin-D-Mangel leiden.
Leberversagen
Protoporphyrin reichert sich bei 5–20% der EPP-Patienten in der Leber auf toxische Werte an, was zu Leberversagen führt. Das Spektrum der mit EPP verbundenen hepatobiliären Erkrankungen ist breit. Es umfasst Cholelithiasis, leichte parenchymale Lebererkrankung, fortschreitende hepatozelluläre Erkrankung und Lebererkrankung im Endstadium.
Das Fehlen diagnostischer Marker für Leberversagen macht es schwierig vorherzusagen, bei welchen Patienten Leberversagen auftreten kann, und der Mechanismus des Leberversagens ist kaum bekannt. Eine retrospektive europäische Studie identifizierte 31 EPP-Patienten, die zwischen 1983 und 2008 eine Lebertransplantation erhielten, mit phototoxischen Reaktionen bei 25% der Patienten, die nicht durch chirurgische Lichtfilter geschützt waren. In derselben Studie wurde ein 69% iges Wiederauftreten der Krankheit im transplantierten Organ festgestellt. Zwischen 1987 und 2009 wurden fünf britische Lebertransplantationen für EPP identifiziert. Bei EPP-Patienten, bei denen bisher keine wirksame Therapie zur Behandlung von Leberversagen identifiziert wurde, werden häufige Lebertests empfohlen.
Schwangerschaft
Es wird berichtet, dass die EPP-Lichtempfindlichkeitssymptome bei einigen Patientinnen während der Schwangerschaft und Menstruation nachlassen, obwohl dieses Phänomen nicht konsistent ist und der Mechanismus nicht verstanden wird.
Genetik
Die meisten Fälle von EPP sind das Ergebnis angeborener Stoffwechselstörungen, aber bei einigen Patienten kann der Stoffwechseldefekt erworben werden. In den meisten Fällen findet sich eine Mutation des Gens, das für Ferrochelatase im langen Arm von Chromosom 18 kodiert. Ferrochelatase (FECH) katalysiert die Insertion von Eisen in den Protoporphyrin IX-Ring unter Bildung von Häm. EPP zeigt sowohl rezessive als auch dominante Vererbungsmuster und ein hohes Maß an allelischer Heterogenität mit unvollständiger Penetranz. Die meisten Heterozygoten sind asymptomatisch. Die Symptome treten nur auf, wenn die FECH-Aktivität weniger als 30% des Normalwerts beträgt, aber bei den meisten Patienten sind solche niedrigen Werte nicht vorhanden.
Pathophysiologie
Zellen, die Häm synthetisieren, sind überwiegend Erythroblasten / Retikulozyten im Knochenmark (80%) und Hepatozyten (20%). Ein Mangel an FECH führt zu einer erhöhten Freisetzung von Protoporphyrin, das im Plasma an Albumin bindet und anschließend einer Leberextraktion unterzogen wird. Normalerweise wird das meiste Protoporphyrin in Hepatozyten in die Galle ausgeschieden; Der Rest wandelt sich in Häm um. Als Folge des enterohepatischen Kreislaufs wird etwas Protoporphyrin in der Galle in die Leber zurückgeführt. Das verbleibende Protoporphyrin im Darm wird über den Stuhl ausgeschieden. Protoporphyrin ist unlöslich und daher für die renale Ausscheidung nicht verfügbar. Bei EPP führt eine subnormale Biotransformation von Protoporphyrin zu Häm zu einer Akkumulation von Protoporphyrin in Hepatozyten.
Da ein FECH-Mangel mit erhöhten Konzentrationen von Protoporphyrin in Erythrozyten, Plasma, Haut und Leber verbunden ist, ist die Retention von Protoporphyrin in der Haut für eine akute Lichtempfindlichkeit prädisponiert. Infolge der Absorption von ultraviolettem und sichtbarem Licht (Spitzenempfindlichkeit bei 400 nm, mit geringeren Spitzen zwischen 500 und 625 nm) durch Protoporphyrin in Plasma und Erythrozyten, wenn Blut durch die Hautgefäße zirkuliert, werden freie Radikale gebildet, Erythrozyten werden instabil und es kommt zu Verletzungen auf die Haut wird induziert.
Ein signifikanter Anstieg der hepatobiliären Ausscheidung von Protoporphyrin kann die Leber sowohl durch cholestatische Phänomene als auch durch oxidativen Stress schädigen - prädisponiert für hepatobiliäre Erkrankungen mit unterschiedlichem Schweregrad
Diagnose
EPP wird im Allgemeinen durch das Vorhandensein einer akuten Lichtempfindlichkeit der Haut vermutet und kann durch Nachweis eines plasmatischen Fluoreszenzpeaks bei 634 nm bestätigt werden. Es ist auch nützlich, erhöhte Protoporphyrinspiegel im Kot und den Nachweis eines Überschusses an freiem Protoporphyrin in Erythrozyten festzustellen.
Das Screening auf FECH- Mutation an einem Allel oder einer Aminolevulinsäuresynthase-2-Funktionsgewinnmutation bei ausgewählten Familienmitgliedern kann nützlich sein, insbesondere bei der genetischen Beratung.
Die Leberbiopsie bestätigt eine Lebererkrankung bei EPP durch das Vorhandensein von Protoporphyrinablagerungen in den Hepatozyten, die als braunes Pigment in den Gallenkanälen und den Pfortagmakrophagen beobachtet werden können. Makroskopisch kann die Leber mit Leberzirrhose aufgrund von Protoporphyrinablagerungen eine schwarze Farbe haben. Unter Verwendung von polarisiertem Licht wird die charakteristische maltesische Kreuzform doppelbrechender kristalliner Pigmentablagerungen gefunden. Die Untersuchung des Lebergewebes unter einer Woods-Lampe zeigt eine rote Fluoreszenz aufgrund von Protoporphyrin. Die Leberbiopsie ist für die Abschätzung der Prognose einer Lebererkrankung nicht hilfreich.
Behandlung
Es gibt keine Heilung für diese Störung; Die Symptome können jedoch normalerweise durch Begrenzung der Exposition gegenüber Tagessonne und einigen Arten künstlicher Beleuchtung behandelt werden. Die meisten Arten von künstlichem Licht emittieren Licht in den problematischen Wellenlängen, wobei fluoreszierendes Licht der schlimmste Täter ist. Die Farbtemperatur kann ein guter Indikator dafür sein, welches Licht am schädlichsten ist. Je höher die Farbtemperatur, desto mehr violettes Licht (380-450 nm) wird emittiert. Glühlampen und LED-Beleuchtung im weichen Weißbereich (2700-3000K) erzeugen das am wenigsten problematische Licht. Darüber hinaus kann die Auswahl von Lampen mit niedrigerer Leistung die Gesamtlichtleistung verringern.
Da die Lichtempfindlichkeit durch Licht im sichtbaren Spektrum verursacht wird, sind die meisten Sonnenschutzmittel von geringem Nutzen (mit Ausnahme von Nicht-Nano- Zinkoxid, das einen gleichmäßigen Schutz zwischen 290 und 400 nm und einen gewissen Schutz bis zu 700 nm bietet). Sonnenschutzkleidung kann ebenfalls sehr hilfreich sein, obwohl Kleidung mit UPF-Werten nur anhand ihres UV-Schutzes (bis zu 400 nm) und nicht anhand ihres Schutzes vor dem sichtbaren Spektrum bewertet wird. Einige Hersteller von Sonnenschutzkleidung verwenden Zinkoxid in ihren Stoffen, wie beispielsweise die ZnO Suntect-Linie von Coolibar, die Schutz vor sichtbarem Licht bietet.
Einige Patienten bauen nach und nach eine Schutzschicht aus Melanin auf, indem sie sich regelmäßig für kurze Zeit ultravioletter Strahlung aussetzen.
Fensterfolien, die UV- und sichtbares Licht bis zu 450 nm blockieren, können Symptome lindern, wenn sie auf die Auto- und Heimfenster des Patienten aufgetragen werden. Ein Beispiel hierfür wäre Madico Amber 81, das über den 500-nm-Bereich schützen kann.
Blau blockierende Displayschutzfolien können dazu beitragen, Symptome zu lindern, die durch Fernseher, Telefone, Tablets und Computerbildschirme verursacht werden.
EPP gilt als eine der am wenigsten schweren Porphyrien. Sofern kein Leberversagen vorliegt, handelt es sich nicht um eine lebensbedrohliche Krankheit.
Zugelassene Therapien
Afamelanotid , entwickelt von Clinuvel Pharmaceuticals aus Australien, wurde im Dezember 2014 in Europa zur Behandlung oder Vorbeugung von Phototoxizität bei Erwachsenen mit EPP zugelassen.
Off-Label-Verwendung
Mehrere Medikamente werden von Patienten mit EPP off-label verwendet :
- Ursodeoxycholsäure ist eine Gallensäure, die verabreicht wird, um die biliäre Sekretion von Protoporphyrin zu fördern. Die Ergebnisse seiner Verwendung in der EVP sind umstritten. Es ist jedoch bekannt, die Zusammensetzung der Galle zu verändern, Hepatozyten vor der zytotoxischen Wirkung hydrophober Gallensäuren zu schützen und die Gallensekretion durch verschiedene Mechanismen zu stimulieren.
- Hämatin scheint die überschüssige Protoporphyrinproduktion im Knochenmark zu reduzieren. Es wurde Patienten mit EPP (3–4 mg / kg iv) verabreicht, die nach Lebertransplantation eine Krise entwickeln.
- Die Plasmapherese kann auch die Protoporphyrinspiegel im Plasma senken, ihre Verwendung bei der Behandlung akuter Episoden ist jedoch umstritten.
- Cholestyramin ist ein oral verabreichtes Harz, das die zirkulierenden Protoporphyrinspiegel reduziert, indem es im Darm an Protoporphyrin bindet und somit den enterohepatischen Kreislauf unterbricht. Es wird normalerweise in Kombination mit anderen Behandlungsansätzen verwendet.
- Aktivkohle bindet wie Cholestyramin im Darm an Protoporphyrin und verhindert dessen Absorption. Es ist billig und leicht verfügbar. Es scheint wirksam bei der Verringerung der zirkulierenden Protoporphyrinspiegel zu sein.
Knochenmarktransplantation , Lebertransplantation , Acetylcystein , extrakorporale Albumin- Dialyse , parenterales Eisen und Transfusion von Erythrozyten sind alternative Pläne zur Behandlung von EEP.
OTC-Ergänzungen
Einige rezeptfreie Ergänzungsmittel können helfen:
- Proferrin ist ein orales Hämpräparat, das ähnlich wie Hämatin wirken kann.
- B. subtilis (ein grampositives Bodenprobiotikum) produziert Ferrochelatase, die möglicherweise einen Teil des Protoporphyrins im Darm in Häm umwandeln kann.
- Beta-Carotin , obwohl eine kürzlich durchgeführte Metaanalyse der Carotinbehandlung seine Wirksamkeit in Frage gestellt hat.
Epidemiologie
Fallberichte legen nahe, dass EVP weltweit verbreitet ist. Die Prävalenz wurde zwischen 1 zu 75.000 und 1 zu 200.000 geschätzt. Es wurde jedoch festgestellt, dass die Prävalenz von EPP aufgrund eines besseren Verständnisses der Krankheit und einer verbesserten Diagnose zunehmen kann. Schätzungsweise 5.000 bis 10.000 Menschen weltweit haben EVP. EPP gilt als die häufigste Form der Porphyrie bei Kindern. Die Prävalenz in Schweden wurde mit 1: 180.000 veröffentlicht.
Geschichte
Erythropoetische Protoporphyrie wurde erstmals 1953 von Kosenow und Treibs beschrieben und 1960 von Magnus et al. am St. John's Institute of Dermatology in London.
Siehe auch
Verweise
Externe Links
- Erythropoetische Protoporphyrie bei NLM Genetics Home Reference
| Einstufung | |
|---|---|
| Externe Ressourcen |