Hepatitis C - Hepatitis C
| Hepatitis C | |
|---|---|
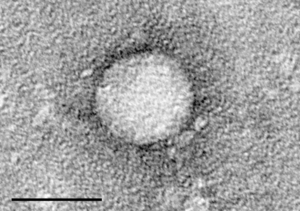 | |
| Elektronenmikroskopische Aufnahme des Hepatitis-C-Virus aus Zellkultur (Maßstab = 50 Nanometer ) | |
| Spezialität | Gastroenterologie , Infektionskrankheiten |
| Symptome | Normalerweise keine |
| Komplikationen | Leberversagen , Leberkrebs , Ösophagus- und Magenvarizen |
| Dauer | Langfristig (80%) |
| Ursachen | Das Hepatitis-C-Virus verbreitet sich normalerweise durch Blut-zu-Blut-Kontakt |
| Diagnosemethode | Bluttests auf Antikörper oder virale RNA |
| Verhütung | Sterile Nadeln, Blutspenden testen |
| Behandlung | Medikamente, Lebertransplantation |
| Medikation | Antivirale Mittel ( Sofosbuvir , Simeprevir , andere) |
| Frequenz | 71 Millionen (2017) |
| Todesfälle | 399.000 (2016) |
Hepatitis C ist eine durch das Hepatitis-C-Virus (HCV) verursachte Infektionskrankheit, die hauptsächlich die Leber befällt ; es ist eine Art von Virushepatitis . Während der Erstinfektion haben die Menschen oft leichte oder keine Symptome. Gelegentlich treten Fieber, dunkler Urin, Bauchschmerzen und gelb gefärbte Haut auf. Bei etwa 75 bis 85 % der Erstinfizierten persistiert das Virus in der Leber. Zu Beginn einer chronischen Infektion treten in der Regel keine Symptome auf. Über viele Jahre führt sie jedoch häufig zu Lebererkrankungen und gelegentlich zu einer Leberzirrhose . In einigen Fällen entwickeln Personen mit Leberzirrhose schwerwiegende Komplikationen wie Leberversagen , Leberkrebs oder erweiterte Blutgefäße in der Speiseröhre und im Magen .
HCV wird hauptsächlich durch Blut-zu-Blut-Kontakt im Zusammenhang mit dem Konsum von Injektionsmitteln , schlecht sterilisierten medizinischen Geräten, Nadelstichverletzungen im Gesundheitswesen und Transfusionen übertragen . Beim Blutscreening beträgt das Risiko einer Transfusion weniger als eins pro zwei Millionen. Es kann auch während der Geburt von einer infizierten Mutter auf ihr Baby übertragen werden. Es wird nicht durch oberflächlichen Kontakt verbreitet. Es ist eine von fünf bekannten Hepatitisviren: A , B , C, D und E .
Die Diagnose erfolgt durch Bluttests, um entweder nach Antikörpern gegen das Virus oder nach viraler RNA zu suchen . In den Vereinigten Staaten wird ein Screening auf eine HCV-Infektion bei allen Erwachsenen im Alter von 18 bis 79 Jahren empfohlen.
Es gibt keinen Impfstoff gegen Hepatitis C. Prävention umfasst Maßnahmen zur Schadensminderung bei injizierenden Drogenkonsumenten, Tests von Blutspenden und die Behandlung von Menschen mit chronischen Infektionen. Chronische Infektionen können in über 95 % der Fälle mit antiviralen Medikamenten wie Sofosbuvir oder Simeprevir geheilt werden . Peginterferon und Ribavirin waren Behandlungen der früheren Generation, die eine Heilungsrate von weniger als 50 % und größere Nebenwirkungen aufwiesen. Der Zugang zu den neueren Behandlungen kann jedoch teuer sein. Diejenigen, die eine Leberzirrhose oder Leberkrebs entwickeln, benötigen möglicherweise eine Lebertransplantation . Hepatitis C ist der Hauptgrund für eine Lebertransplantation, obwohl das Virus normalerweise nach einer Transplantation wieder auftritt.
Schätzungsweise 71 Millionen Menschen (1%) weltweit sind seit 2015 mit Hepatitis C infiziert. 80% der Gesundheitsbelastung konzentriert sich auf Länder mit niedrigem und mittlerem Einkommen, mit den höchsten Prävalenzen in Afrika sowie Zentral- und Ostasien. Etwa 167.000 Todesfälle durch Leberkrebs und 326.000 Todesfälle durch Leberzirrhose ereigneten sich im Jahr 2015 aufgrund von Hepatitis C. Die Existenz einer Hepatitis C – ursprünglich nur als eine Form der Nicht- A- Nicht- B- Hepatitis identifizierbar – wurde in den 1970er Jahren vermutet und nachgewiesen 1989. Hepatitis C infiziert nur Menschen und Schimpansen .
Anzeichen und Symptome
Akute Infektion
Bei etwa 20–30 % der Infizierten treten akute Symptome auf. In diesem Fall dauert es im Allgemeinen 4–12 Wochen nach der Infektion (es kann jedoch 2 Wochen bis 6 Monate dauern, bis akute Symptome auftreten).
Die Symptome sind im Allgemeinen mild und vage und können Müdigkeit, Übelkeit und Erbrechen, Fieber, Muskel- oder Gelenkschmerzen , Bauchschmerzen, verminderter Appetit und Gewichtsverlust, Gelbsucht (tritt bei ~25% der Infizierten auf), dunkler Urin und Ton- farbige Stühle. Es gibt keine Hinweise darauf, dass eine akute Hepatitis C allein ein akutes Leberversagen verursachen kann , obwohl es zu Leberschäden und erhöhten Leberenzymen kommen kann. Symptome und Laborbefunde, die auf eine Lebererkrankung hindeuten, sollten weitere Untersuchungen veranlassen und können so zur frühzeitigen Diagnose einer Hepatitis-C-Infektion beitragen.
Nach der akuten Phase kann die Infektion bei 10–50 % der Betroffenen spontan abklingen; dies tritt häufiger bei jungen Menschen und Frauen auf.
Chronische Infektion
Etwa 80 % der dem Virus ausgesetzten Personen entwickeln eine chronische Infektion. Dies ist definiert als das Vorhandensein einer nachweisbaren Virusreplikation für mindestens sechs Monate. Die meisten zeigen in den ersten Jahrzehnten der Infektion nur minimale oder keine Symptome. Chronische Hepatitis C kann mit Müdigkeit und leichten kognitiven Problemen einhergehen. Chronische Infektionen nach mehreren Jahren können Leberzirrhose oder Leberkrebs verursachen . Die aus Blutproben gemessenen Leberenzyme sind in 7–53 % normal. (Erhöhte Werte weisen darauf hin, dass Leberzellen durch das Virus oder eine andere Krankheit geschädigt werden.) Späte Rückfälle nach scheinbarer Heilung wurden berichtet, aber diese können schwer von einer Reinfektion zu unterscheiden sein.
Bei etwa der Hälfte der Infizierten treten fettige Veränderungen der Leber auf und sind in der Regel bereits vorhanden, bevor sich eine Zirrhose entwickelt. Normalerweise (80 % der Fälle) betrifft diese Veränderung weniger als ein Drittel der Leber. Weltweit ist Hepatitis C die Ursache für 27 % der Zirrhosefälle und 25 % der hepatozellulären Karzinome. Etwa 10–30 % der Infizierten entwickeln über 30 Jahre eine Zirrhose. Zirrhose tritt häufiger bei Personen auf, die auch mit Hepatitis B , Schistosoma oder HIV infiziert sind, bei Alkoholikern und bei Männern männlichen Geschlechts. Bei Personen mit Hepatitis C erhöht übermäßiger Alkohol das Risiko, eine Leberzirrhose zu entwickeln, um das 5-fache. Diejenigen, die eine Zirrhose entwickeln, haben ein 20-fach höheres Risiko für ein hepatozelluläres Karzinom . Diese Transformation erfolgt mit einer Rate von 1-3% pro Jahr. Eine Ansteckung mit Hepatitis B zusätzlich zu Hepatitis C erhöht dieses Risiko zusätzlich.
Leberzirrhose kann zu portaler Hypertonie , Aszites (Flüssigkeitsansammlung im Abdomen), leichten Blutergüssen oder Blutungen , Krampfadern (vergrößerte Venen, insbesondere im Magen und in der Speiseröhre), Gelbsucht und einem als hepatische Enzephalopathie bekannten Syndrom der kognitiven Beeinträchtigung führen . Aszites tritt irgendwann bei mehr als der Hälfte derjenigen auf, die eine chronische Infektion haben.
Extrahepatische Komplikationen
Das häufigste Problem aufgrund von Hepatitis C, das jedoch nicht die Leber betrifft, ist die gemischte Kryoglobulinämie (normalerweise die Typ-II-Form) – eine Entzündung kleiner und mittelgroßer Blutgefäße . Hepatitis C ist auch mit Autoimmunerkrankungen wie zugehörigen Sjögren-Syndrom , Lichen Planus , eine niedrige Blutplättchenzahl , Porphyrie cutanea tarda , nekrolytische acral Erythem , Insulinresistenz , Diabetes mellitus , diabetische Nephropathie , Autoimmun- Thyreoiditis und B-Zell - lymphoproliferativen Störungen . 20-30% der Infizierten haben Rheumafaktor – eine Art Antikörper. Mögliche Assoziationen sind Hydes Prurigo nodularis und membranoproliferative Glomerulonephritis . Kardiomyopathie mit assoziierten Herzrhythmusstörungen wurde ebenfalls berichtet. Es wurde über eine Vielzahl von Erkrankungen des zentralen Nervensystems berichtet. Chronische Infektionen scheinen mit einem erhöhten Risiko für Bauchspeicheldrüsenkrebs verbunden zu sein . Menschen können andere Probleme im Mund haben, wie Trockenheit , Speicheldrüsensteine und verkrustete Läsionen um den Mund herum.
Okkulte Infektion
Personen, die sich mit Hepatitis C infiziert haben, scheinen das Virus zu beseitigen, bleiben aber infiziert. Das Virus ist mit herkömmlichen Tests nicht nachweisbar, kann aber mit ultrasensitiven Tests gefunden werden. Die ursprüngliche Nachweismethode bestand darin, das virale Genom in Leberbiopsien zu demonstrieren , aber neuere Methoden umfassen einen Antikörpertest auf das Kernprotein des Virus und den Nachweis des viralen Genoms, nachdem zunächst die viralen Partikel durch Ultrazentrifugation konzentriert wurden . Es wurde auch über eine Infektionsform mit anhaltend mäßig erhöhten Serumleberenzymen, aber ohne Antikörper gegen Hepatitis C berichtet. Diese Form wird als kryptogene okkulte Infektion bezeichnet.
Mehrere Krankheitsbilder wurden mit dieser Art von Infektion in Verbindung gebracht. Es kann bei Menschen mit Anti-Hepatitis-C-Antikörpern, aber mit normalen Serumspiegeln der Leberenzyme gefunden werden; bei Antikörper-negativen Menschen mit anhaltend erhöhten Leberenzymen unbekannter Ursache; bei gesunden Populationen ohne Anzeichen einer Lebererkrankung; und in Gruppen mit einem Risiko für eine HCV-Infektion, einschließlich solcher, die Hämodialyse erhalten, oder Familienmitglieder von Menschen mit okkultem HCV. Die klinische Relevanz dieser Infektionsform wird derzeit untersucht. Die Folgen einer okkulten Infektion scheinen weniger schwerwiegend zu sein als bei einer chronischen Infektion, können jedoch vom minimalen bis zum hepatozellulären Karzinom variieren.
Die Rate okkulter Infektionen bei scheinbar Geheilten ist umstritten, scheint aber gering zu sein. 40% der Patienten mit Hepatitis, aber sowohl mit negativer Hepatitis-C-Serologie als auch ohne nachweisbares virales Genom im Serum, haben bei einer Biopsie das Hepatitis-C-Virus in der Leber. Wie häufig dies bei Kindern auftritt, ist unbekannt.
Virologie
Das Hepatitis-C-Virus (HCV) ist ein kleines, umhülltes, einzelsträngiges RNA-Virus mit positiver Wahrnehmung . Es ist ein Mitglied der Gattung Hepacivirus in der Familie Flaviviridae . Es gibt sieben Hauptgenotypen von HCV, die als Genotypen eins bis sieben bekannt sind. Die Genotypen werden in mehrere Subtypen unterteilt, wobei die Anzahl der Subtypen vom Genotyp abhängt. In den Vereinigten Staaten werden etwa 70 % der Fälle durch Genotyp 1, 20 % durch Genotyp 2 und etwa 1 % durch jeden der anderen Genotypen verursacht. Genotyp 1 ist auch in Südamerika und Europa am häufigsten.
Die Halbwertszeit der Viruspartikel im Serum beträgt etwa 3 Stunden und kann bis zu 45 Minuten betragen. Bei einer infizierten Person werden täglich etwa 10 12 Viruspartikel produziert. Neben der Replikation in der Leber kann sich das Virus auch in Lymphozyten vermehren.
Übertragung
Im Allgemeinen ist der perkutane Kontakt mit kontaminiertem Blut für die meisten Infektionen verantwortlich; die Übertragungsmethode hängt jedoch stark von der geografischen Lage und dem wirtschaftlichen Status eines Landes ab. Tatsächlich ist der Hauptübertragungsweg in den Industrieländern der Drogenkonsum , während in den Entwicklungsländern Bluttransfusionen und unsichere medizinische Verfahren die Hauptmethoden sind . Die Übertragungsursache bleibt in 20 % der Fälle unbekannt; Es wird jedoch angenommen, dass viele davon auf den Konsum von Injektionsdrogen zurückzuführen sind.
Drogenkonsum
Der Gebrauch von Injektionsdrogen (IDU) ist in vielen Teilen der Welt ein Hauptrisikofaktor für Hepatitis C. Von 77 untersuchten Ländern wurde in 25 (einschließlich der Vereinigten Staaten) eine Hepatitis-C- Prävalenz zwischen 60 % und 80 % bei Personen, die Injektionsmedikamente konsumieren, festgestellt . Zwölf Länder wiesen Raten von über 80 % auf. Es wird angenommen, dass zehn Millionen Drogenkonsumenten intravenös mit Hepatitis C infiziert sind ; China (1,6 Millionen), die Vereinigten Staaten (1,5 Millionen) und Russland (1,3 Millionen) weisen die höchsten absoluten Gesamtzahlen auf. Das Auftreten von Hepatitis C unter Gefängnisinsassen in den Vereinigten Staaten ist 10 bis 20 Mal höher als in der Allgemeinbevölkerung; Dies wurde auf risikoreiches Verhalten in Gefängnissen wie IDU und Tätowieren mit unsterilen Geräten zurückgeführt. Auch der gemeinsame intranasale Drogenkonsum kann ein Risikofaktor sein.
Exposition im Gesundheitswesen
Bluttransfusionen , Transfusionen von Blutprodukten oder Organtransplantationen ohne HCV-Screening bergen erhebliche Infektionsrisiken. Die Vereinigten Staaten führten 1992 ein universelles Screening ein, und Kanada führte 1990 ein universelles Screening ein. Dadurch wurde das Risiko von einer von 200 Einheiten auf eine von 10.000 auf eine von 10.000.000 pro Einheit Blut gesenkt. Diese geringe Gefahr bleibt , wie es ein Zeitraum von etwa 11-70 Tagen ist zwischen dem Potential Blutspender ‚s Erwerb Hepatitis C und die Prüfung positiv Blut je nach Methode. Einige Länder führen aus Kostengründen kein Screening auf Hepatitis C durch.
Diejenigen, die eine Nadelstichverletzung von jemandem erlitten haben, der HCV-positiv war, haben eine Wahrscheinlichkeit von 1,8 %, später selbst an der Krankheit zu erkranken. Das Risiko ist größer, wenn die betreffende Nadel hohl und die Einstichwunde tief ist. Es besteht ein Risiko durch Blutexposition der Schleimhäute, aber dieses Risiko ist gering, und es besteht kein Risiko, wenn eine Blutexposition auf intakter Haut auftritt.
Krankenhausausstattung wurde auch als Methode zur Übertragung von Hepatitis C dokumentiert , einschließlich der Wiederverwendung von Nadeln und Spritzen; Mehrweg-Medikamentenfläschchen; Aufgussbeutel; und unter anderem unsachgemäß sterilisierte chirurgische Ausrüstung. Einschränkungen bei der Umsetzung und Durchsetzung strenger Standardvorkehrungen in öffentlichen und privaten medizinischen und zahnmedizinischen Einrichtungen sind bekanntermaßen die Hauptursache für die Verbreitung von HCV in Ägypten , dem Land mit der höchsten Infektionsrate der Welt 2012 und derzeit einer der niedrigsten der Welt im Jahr 2021.
Geschlechtsverkehr
Eine sexuelle Übertragung von Hepatitis C ist selten. Studien, die das Risiko einer HCV-Übertragung zwischen heterosexuellen Partnern untersuchen, wenn einer infiziert ist und der andere nicht, haben sehr geringe Risiken festgestellt. Sexuelle Praktiken, die ein stärkeres Trauma der anogenitalen Schleimhaut beinhalten, wie z. B. anal penetrativer Sex , oder die auftreten, wenn gleichzeitig eine sexuell übertragbare Infektion , einschließlich HIV oder Genitalulzeration , vorliegt, bergen größere Risiken. Das United States Department of Veterans Affairs empfiehlt die Verwendung von Kondomen , um eine Übertragung von Hepatitis C bei Personen mit mehreren Partnern zu verhindern , jedoch nicht bei Beziehungen mit nur einem Partner.
Körpermodifikation
Tätowieren ist mit einem zwei- bis dreifach erhöhten Hepatitis-C- Risiko verbunden . Dies kann entweder an unsachgemäß sterilisierter Ausrüstung oder an einer Kontamination der verwendeten Farbstoffe liegen. Besonders besorgniserregend sind Tätowierungen oder Piercings, die entweder vor Mitte der 1980er Jahre "unterirdisch" oder nicht professionell durchgeführt wurden, da sterile Techniken in solchen Umgebungen möglicherweise fehlen. Das Risiko scheint auch bei größeren Tattoos größer zu sein. Es wird geschätzt, dass fast die Hälfte der Gefängnisinsassen unsterilisierte Tätowiergeräte verwenden. Es ist selten, dass Tätowierungen in einer lizenzierten Einrichtung direkt mit einer HCV-Infektion in Verbindung gebracht werden.
Körperpflegeartikel wie Rasierer, Zahnbürsten und Maniküre- oder Pediküregeräte können mit Blut kontaminiert sein. Das Teilen solcher Gegenstände kann möglicherweise zu einer Exposition gegenüber HCV führen. Bei allen medizinischen Zuständen, die zu Blutungen führen , wie Schnitte und Wunden, ist angemessene Vorsicht geboten . HCV wird weder durch gelegentlichen Kontakt wie Umarmen, Küssen oder Teilen von Ess- oder Kochutensilien übertragen, noch wird es durch Nahrung oder Wasser übertragen.
Mutter-Kind-Übertragung
Die Mutter-Kind-Übertragung von Hepatitis C tritt bei weniger als 10 % der Schwangerschaften auf. Es gibt keine Maßnahmen, die dieses Risiko ändern. Es ist nicht klar, wann die Übertragung während der Schwangerschaft erfolgt, aber sie kann sowohl während der Schwangerschaft als auch bei der Entbindung auftreten. Eine lange Wehentätigkeit ist mit einem höheren Übertragungsrisiko verbunden. Es gibt keine Hinweise darauf, dass das Stillen HCV verbreitet; Um jedoch vorsichtig zu sein, wird einer infizierten Mutter empfohlen, das Stillen zu vermeiden, wenn ihre Brustwarzen rissig sind und bluten oder wenn ihre Viruslast hoch ist.
Diagnose
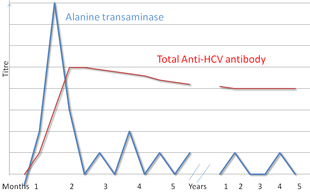
Es gibt eine Reihe diagnostischer Tests für Hepatitis C , einschließlich HCV- Antikörper- Enzym-Immunoassay oder ELISA, rekombinanter Immunoblot-Assay und quantitative HCV- RNA- Polymerase-Kettenreaktion (PCR). HCV- RNA kann typischerweise ein bis zwei Wochen nach der Infektion durch PCR nachgewiesen werden, während die Bildung und der Nachweis von Antikörpern wesentlich länger dauern kann.
Die Diagnose von Patienten ist im Allgemeinen eine Herausforderung, da Patienten mit akuter Erkrankung im Allgemeinen leichte, unspezifische grippeähnliche Symptome aufweisen, während der Übergang von akut zu chronisch subklinisch verläuft. Chronische Hepatitis C ist definiert als eine Infektion mit dem Hepatitis-C- Virus, die aufgrund des Vorhandenseins seiner RNA länger als sechs Monate andauert. Chronische Infektionen verlaufen in den ersten Jahrzehnten typischerweise asymptomatisch und werden daher am häufigsten nach der Untersuchung erhöhter Leberenzymwerte oder bei einem routinemäßigen Screening von Hochrisikopatienten entdeckt. Die Tests können nicht zwischen akuten und chronischen Infektionen unterscheiden. Die Diagnose beim Säugling ist schwierig, da mütterliche Antikörper bis zu 18 Monate persistieren können.
Serologie
Der Hepatitis-C- Test beginnt normalerweise mit einem Bluttest , um das Vorhandensein von Antikörpern gegen das HCV unter Verwendung eines Enzymimmunoassays nachzuweisen. Wenn dieser Test positiv ausfällt, wird ein Bestätigungstest durchgeführt, um den Immunoassay zu verifizieren und die Viruslast zu bestimmen . Ein rekombinanter Immunoblot-Assay wird verwendet, um den Immunoassay zu verifizieren, und die Viruslast wird durch eine HCV-RNA-Polymerase-Kettenreaktion bestimmt. Wenn keine RNA vorhanden ist und der Immunoblot positiv ist, bedeutet dies, dass die getestete Person eine vorherige Infektion hatte, diese jedoch entweder durch Behandlung oder spontan beseitigt wurde; Wenn der Immunoblot negativ ist, bedeutet dies, dass der Immunoassay falsch war. Es dauert etwa 6–8 Wochen nach der Infektion, bis der Immunoassay positiv ausfällt. Eine Reihe von Tests stehen als Point-of-Care- Tests zur Verfügung , was bedeutet, dass die Ergebnisse innerhalb von 30 Minuten vorliegen.
Die Leberenzyme sind während des ersten Teils der Infektion variabel und beginnen im Durchschnitt sieben Wochen nach der Infektion anzusteigen. Die Erhöhung der Leberenzyme folgt nicht genau der Schwere der Erkrankung.
Biopsie
Leberbiopsien werden verwendet, um den Grad der vorhandenen Leberschädigung zu bestimmen; das Verfahren birgt jedoch Risiken. Die typischen Veränderungen sind Lymphozyten innerhalb des Parenchyms, Lymphfollikel in der Portaltriade und Veränderungen der Gallengänge. Es gibt eine Reihe von Bluttests, die versuchen, den Grad der Leberfibrose zu bestimmen und die Notwendigkeit einer Biopsie zu verringern.
Screening
Es wird angenommen, dass nur 5–50% der Infizierten in den USA und Kanada ihren Status kennen. Routinemäßiges Screening für Personen im Alter zwischen 18 und 79 Jahren wurde von der United States Preventive Services Task Force im Jahr 2020 empfohlen. Zuvor wurden Tests für Personen mit hohem Risiko empfohlen, darunter Drogenkonsumenten, die vor 1992 Bluttransfusionen erhalten haben, diese die im Gefängnis waren, die sich einer Langzeithämodialyse unterziehen und diejenigen mit Tätowierungen. Auch bei erhöhten Leberenzymwerten wird ein Screening empfohlen, da dies häufig das einzige Zeichen einer chronischen Hepatitis ist. Ab 2012 empfehlen die US-amerikanischen Centers for Disease Control and Prevention (CDC) einen einzigen Screening-Test für die zwischen 1945 und 1965 Geborenen. In Kanada wird für die zwischen 1945 und 1975 Geborenen ein einmaliges Screening empfohlen.
Verhütung
Ab 2016 kein zugelassener Impfstoff schützt gegen Vertrag Hepatitis C . Eine Kombination von Harm-Reduction- Strategien, wie die Bereitstellung neuer Nadeln und Spritzen und die Behandlung des Substanzkonsums , senkt das Hepatitis-C- Risiko bei Personen, die Injektionsmedikamente einnehmen, um etwa 75 %. Das Screening von Blutspendern ist auf nationaler Ebene wichtig, ebenso wie die Einhaltung universeller Vorsichtsmaßnahmen in Gesundheitseinrichtungen. In Ländern, in denen keine sterilen Spritzen zur Verfügung stehen , sollten Medikamente (wenn möglich) oral und nicht per Injektion verabreicht werden. Neuere Forschungen legen auch nahe, dass die Behandlung von Menschen mit einer aktiven Infektion und damit die Verringerung des Übertragungspotenzials eine wirksame Präventionsmaßnahme sein kann.
Behandlung
Patienten mit chronischen Hepatitis C wird empfohlen , zu vermeiden , Alkohol und Medikamente toxisch auf die Leber . Außerdem sollten sie wegen des erhöhten Risikos bei gleichzeitiger Infektion gegen Hepatitis A und Hepatitis B geimpft werden . Die Anwendung von Paracetamol wird in reduzierten Dosen im Allgemeinen als sicher angesehen. Nichtsteroidale Antirheumatika (NSAR) werden bei Patienten mit fortgeschrittener Lebererkrankung aufgrund eines erhöhten Blutungsrisikos nicht empfohlen. Eine Ultraschallüberwachung für hepatozelluläres Karzinom wird bei Patienten mit begleitender Zirrhose empfohlen. Kaffeekonsum wurde mit einer geringeren Rate von Leber assoziiert Vernarbung bei den Patienten mit HCV infiziert.
Medikamente
Ungefähr 90% der chronischen Fälle verschwinden mit der Behandlung. Die Behandlung mit antiviralen Medikamenten wird allen Menschen mit nachgewiesener chronischer Hepatitis C empfohlen, bei denen kein hohes Risiko besteht, an anderen Ursachen zu sterben. Personen mit dem höchsten Komplikationsrisiko sollten zuerst behandelt werden, wobei das Komplikationsrisiko je nach Grad der Lebervernarbung auftritt. Die empfohlene Anfangsbehandlung hängt von der Art des Hepatitis-C-Virus ab, ob die Person eine vorherige Hepatitis-C-Behandlung erhalten hat und ob eine Person an Zirrhose leidet oder nicht. Direkt wirkende antivirale Mittel sind die bevorzugte Behandlung und wurden durch Tests auf Viruspartikel im Blut von Patienten validiert.
Keine Vorbehandlung
- HCV-Genotyp 1a (keine Zirrhose): 8 Wochen Glecaprevir/Pibrentasvir oder Ledipasvir/Sofosbuvir (letzteres für Menschen, die kein HIV/AIDS haben , keine Afroamerikaner sind und weniger als 6 Millionen HCV-Viruskopien pro Milliliter Blut haben ) oder 12 Wochen Elbasvir/Grazoprevir , Ledipasvir/Sofosbuvir oder Sofosbuvir/Velpatasvir . Es kann auch Sofosbuvir mit Daclatasvir oder Simeprevir verwendet werden.
- HCV-Genotyp 1a (mit kompensierter Zirrhose): 12 Wochen Elbasvir/Grazoprevir, Glecaprevir/Pibrentasvir, Ledipasvir/Sofosbuvir oder Sofosbuvir/Velpatasvir. Wenn festgestellt wird, dass das HCV antivirale Resistenzmutationen gegen NS5A-Protease-Inhibitoren aufweist, kann ein alternatives Behandlungsschema von Elbasvir/Grazoprevir mit gewichtsbasiertem Ribavirin für 16 Wochen angewendet werden.
- HCV-Genotyp 1b (keine Zirrhose): 8 Wochen Glecaprevir/Pibrentasvir oder Ledipasvir/Sofosbuvir (mit den oben genannten Einschränkungen für letzteres wie oben) oder 12 Wochen Elbasvir/Grazoprevir, Ledipasvir/Sofosbuvir oder Sofosbuvir/Velpatasvir. Alternative Behandlungsregime umfassen 12 Wochen Ombitasvir/Paritaprevir/Ritonavir mit Dasabuvir oder 12 Wochen Sofosbuvir mit entweder Daclatasvir oder Simeprevir.
- HCV-Genotyp 1b (mit kompensierter Zirrhose): 12 Wochen Elbasvir/Grazoprevir, Glecaprevir/Pibrentasvir, Ledipasvir/Sofosbuvir oder Sofosbuvir/Velpatasvir. Es kann auch eine 12-wöchige Kur von Paritaprevir/Ritonavir/Ombitasvir mit Dasabuvir angewendet werden.
- HCV-Genotyp 2 (keine Zirrhose): 8 Wochen Glecaprevir/Pibrentasvir oder 12 Wochen Sofosbuvir/Velpatasvir. Alternativ kann Sofosbuvir/Daclatasvir 12 Wochen lang angewendet werden.
- HCV-Genotyp 2 (mit kompensierter Zirrhose): 12 Wochen Sofosbuvir/Velpatasvir oder Glecaprevir/Pibrentasvir. Ein alternatives Behandlungsschema mit Sofosbuvir/Daclatasvir kann 16–24 Wochen lang angewendet werden.
- HCV-Genotyp 3 (keine Zirrhose): 8 Wochen Glecaprevir/Pibrentasvir oder 12 Wochen Sofosbuvir/Velpatasvir oder Sofosbuvir und Daclatasvir.
- HCV-Genotyp 3 (mit kompensierter Zirrhose): 12 Wochen Glecaprevir/Pibrentasvir, Sofosbuvir/Velpatasvir oder bei Vorliegen bestimmter antiviraler Mutationen 12 Wochen Sofosbuvir/Velpatasvir/ Voxilaprevir (bei Vorliegen bestimmter antiviraler Mutationen) oder 24 Wochen Sofosbuvir und Daclatasvir.
- HCV-Genotyp 4 (keine Zirrhose): 8 Wochen Glecaprevir/Pibrentasvir oder 12 Wochen Sofosbuvir/Velpatasvir, Elbasvir/Grazoprevir oder Ledipasvir/Sofosbuvir. Eine 12-wöchige Behandlung mit Ombitasvir/Paritaprevir/Ritonavir ist auch in Kombination mit gewichtsbasiertem Ribavirin akzeptabel .
- HCV-Genotyp 4 (mit kompensierter Zirrhose): Eine 12-wöchige Behandlung mit Sofosbuvir/Velpatasvir, Glecaprevir/Pibrentasavir, Elbasvir/Grazoprevir oder Ledipasvir/Sofosbuvir wird empfohlen. Eine 12-wöchige Kur von Ombitasvir/Paritaprevir/Ritonavir mit Ribavirin auf Gewichtsbasis ist eine akzeptable Alternative.
- HCV-Genotyp 5 oder 6 (mit oder ohne kompensierte Zirrhose): Wenn keine Zirrhose vorliegt, wird eine 8-wöchige Behandlung mit Glecaprevir/Pibrentasvir empfohlen. Bei Vorliegen einer Zirrhose ist eine 12-wöchige Behandlung mit Glecaprevir/Pibrentasvir, Sofosbuvir/Velpatasvir oder Ledipasvir/Sofosbuvir gerechtfertigt.
Chronische Infektionen können bei mehr als 90 % der Menschen mit Medikamenten geheilt werden. Der Zugang zu diesen Behandlungen kann jedoch teuer sein. Die Kombination von Sofosbuvir, Velpatasvir und Voxilaprevir kann bei Patienten angewendet werden, die zuvor mit Sofosbuvir oder anderen Arzneimitteln, die NS5A hemmen und nicht geheilt wurden, behandelt wurden.
Vor 2011 bestanden die Behandlungen je nach HCV- Genotyp aus einer Kombination von pegyliertem Interferon alpha und Ribavirin über einen Zeitraum von 24 oder 48 Wochen . Dies führt zu Heilungsraten zwischen 70 und 80 % für Genotyp 2 bzw. 3 und 45 bis 70 % für Genotyp 1 und 4. Nebenwirkungen bei diesen Behandlungen traten häufig auf, wobei die Hälfte der Patienten grippeähnliche Symptome bekam und ein Drittel litt emotionale Probleme. Die Behandlung während der ersten sechs Monate ist wirksamer als wenn die Hepatitis C chronisch geworden ist. Bei Patienten mit chronischer Hepatitis B führt die Behandlung von Hepatitis C zu einer Reaktivierung der Hepatitis B in etwa 25 %.
Operation
Leberzirrhose aufgrund von Hepatitis C ist ein häufiger Grund für eine Lebertransplantation, obwohl das Virus in der Regel (80–90% der Fälle) danach wieder auftritt. Eine Infektion des Transplantats führt dazu, dass 10–30 % der Menschen innerhalb von fünf Jahren eine Zirrhose entwickeln. Die Behandlung mit pegyliertem Interferon und Ribavirin nach der Transplantation senkt das Rezidivrisiko auf 70 %. Eine Überprüfung aus dem Jahr 2013 ergab unklare Beweise dafür, ob antivirale Medikamente nützlich waren, wenn das Transplantat erneut infiziert wurde.
Alternative Medizin
Mehrere alternative Therapien werden von ihren Befürwortern als hilfreich bei Hepatitis C bezeichnet, darunter Mariendistel , Ginseng und kolloidales Silber . Es wurde jedoch keine alternative Therapie gezeigt, um die Ergebnisse bei Hepatitis C zu verbessern , und es gibt keine Beweise dafür, dass alternative Therapien überhaupt eine Wirkung auf das Virus haben.
Prognose

|
keine Daten
<10
10–15
15–20
20–25
25–30
30–35 |
35–40
40–45
45–50
50–75
75–100
>100 |
Das Ansprechen auf die Behandlung wird anhand des anhaltenden viralen Ansprechens (SVR), definiert als das Fehlen von nachweisbarer RNA des Hepatitis-C-Virus im Blutserum für mindestens 24 Wochen nach Absetzen der Behandlung, und des schnellen virologischen Ansprechens (RVR), definiert als nicht nachweisbare Spiegel, gemessen innerhalb von vier Wochen nach der Behandlung erreicht. Eine erfolgreiche Behandlung senkt das zukünftige Risiko für ein hepatozelluläres Karzinom um 75 %.
Vor 2012 trat bei etwa 40–50 % der Patienten mit HCV-Genotyp 1 nach 48-wöchiger Behandlung ein anhaltendes Ansprechen auf. Ein anhaltendes Ansprechen wird bei 70–80% der Patienten mit den HCV-Genotypen 2 und 3 nach 24-wöchiger Behandlung beobachtet. Bei Patienten mit Genotyp 4 tritt nach 48-wöchiger Behandlung ein anhaltendes Ansprechen zu etwa 65 % auf. Bei Genotyp 6 schließlich führt eine 48-wöchige Behandlung mit pegyliertem Interferon und Ribavirin zu einer höheren Rate an anhaltendem Ansprechen als bei Genotyp 1 (86 % vs. 52 %). Weitere Studien sind für eine 24-wöchige Behandlung und bei niedrigeren Dosierungen erforderlich.
Spontane Auflösung
Etwa 15–45% der Infizierten beseitigen das Virus innerhalb von 6 Monaten spontan, während der Rest eine chronische Infektion entwickelt. Eine spontane Auflösung nach akuter Infektion tritt häufiger bei Frauen und jüngeren Personen auf und scheint auch von genetischen Faktoren beeinflusst zu sein. Eine chronische Infektion kann auch Monate oder Jahre nach der akuten Phase spontan abklingen, obwohl dies ungewöhnlich ist.
Epidemiologie
Die WHO schätzte in ihrem Global Hepatitis Report 2017, dass 71 Millionen (1%) Menschen weltweit mit chronischer Hepatitis C leben . Etwa 1,75 Millionen Menschen infizieren sich pro Jahr, und etwa 400.000 Menschen sterben jährlich an Hepatitis-C-bedingten Krankheiten. Im Jahr 2010 starben schätzungsweise 16.000 Menschen an akuten Infektionen, während 196.000 an Leberkrebs als Folge der Infektion starben. Die Raten sind im 20. Jahrhundert aufgrund einer Kombination aus intravenösem Drogenmissbrauch und wiederverwendeten, aber schlecht sterilisierten medizinischen Geräten erheblich gestiegen.
In Zentral- und Ostasien, Nordafrika und dem Nahen Osten sind die Raten hoch (>3,5 % der Bevölkerung), in Süd- und Südostasien, Afrika südlich der Sahara, den Anden, Mittel- und Süd-Lateinamerika liegen sie im mittleren Bereich (1,5–3,5 %) , Karibik, Ozeanien, Australasien und Mittel-, Ost- und Westeuropa; und sie sind im asiatisch-pazifischen Raum, im tropischen Lateinamerika und in Nordamerika niedrig (<1,5%).
Bei den chronisch Infizierten variiert das Risiko einer Zirrhose nach 20 Jahren zwischen den Studien, wird aber auf ~10–15% für Männer und ~1–5% für Frauen geschätzt. Der Grund für diesen Unterschied ist nicht bekannt. Sobald eine Zirrhose festgestellt wurde, beträgt die Rate der Entwicklung eines hepatozellulären Karzinoms ~1–4 % pro Jahr. Die Zahl der Neuinfektionen ist in der westlichen Welt seit den 1990er Jahren aufgrund verbesserter Blutuntersuchungen vor Transfusionen gesunken.
In Ägypten gelang es dem Land, gemäß der ägyptischen Vision 2030 die Infektionsraten von Hepatitis C von 22 % im Jahr 2011 auf nur noch 2 % im Jahr 2021 zu senken. Es wurde angenommen, dass die hohe Prävalenz in Ägypten mit einer eingestellten Massenbehandlungskampagne zusammenhängt B. bei Bilharziose , mit unsachgemäß sterilisierten Glasspritzen.
In den Vereinigten Staaten hat, etwa 2% der Menschen chronische Hepatitis C . Im Jahr 2014 traten schätzungsweise 30.500 neue akute Hepatitis-C-Fälle auf (0,7 pro 100.000 Einwohner), ein Anstieg von 2010 auf 2012. Die Zahl der Todesfälle durch Hepatitis C ist auf 15.800 im Jahr 2008 gestiegen, nachdem HIV/AIDS als Todesursache überholt wurde in den USA im Jahr 2007. Im Jahr 2014 war es die häufigste Todesursache in den USA. Es wird erwartet, dass diese Sterblichkeitsrate ansteigt, da diejenigen, die vor dem HCV-Test durch Transfusionen infiziert wurden, offensichtlich werden. In Europa wird der Anteil der Menschen mit chronischen Infektionen auf 0,13 bis 3,26 % geschätzt.
In England sind etwa 160.000 Menschen chronisch infiziert. Zwischen 2006 und 2011 wurden 28.000, also etwa 3%, behandelt. Ungefähr die Hälfte der Menschen, die 2017/8 in London einen Nadelaustausch nutzten, wurden positiv auf Hepatitis C getestet, von denen die Hälfte nicht wusste, dass sie sie hatten. Im Rahmen eines Angebots zur Ausrottung von Hepatitis C bis 2025 führte NHS England 2019 eine umfangreiche Beschaffungsmaßnahme durch. Merck Sharp & Dohme , Gilead Sciences und Abbvie erhielten Aufträge mit einem Gesamtwert von bis zu 1 Milliarde Pfund über fünf Jahre.
Die Gesamtzahl der Menschen mit dieser Infektion ist in einigen Ländern Afrikas und Asiens höher . Zu den Ländern mit besonders hohen Infektionsraten zählen Pakistan (4,8 %) und China (3,2 %).
Seit 2014 stehen bei den meisten Menschen äußerst wirksame Medikamente zur Verfügung, um die Krankheit in 8–12 Wochen auszurotten. Im Jahr 2015 wurden rund 950.000 Menschen behandelt und es gab 1,7 Millionen Neuinfektionen, sodass insgesamt die Zahl der Menschen mit HCV zugenommen hat. Diese Zahlen unterscheiden sich von Land zu Land und verbesserten sich im Jahr 2016, wobei einige Länder höhere Heilungsraten als die Neuinfektionsraten erreichten (meist Länder mit hohem Einkommen). Bis 2018 sind zwölf Länder auf dem besten Weg, die HCV-Elimination zu erreichen. Während antivirale Mittel neue Infektionen eindämmen werden, ist es weniger klar, ob sie sich insgesamt auf Todesfälle und Morbidität auswirken. Damit sie wirksam sind, müssen sich die Menschen außerdem ihrer Infektion bewusst sein – Schätzungen zufolge wissen weltweit nur 20 % der Infizierten von ihrer Infektion (in den USA wussten weniger als die Hälfte).
Geschichte
Mitte der 1970er Jahre zeigten Harvey J. Alter , Leiter der Abteilung für Infektionskrankheiten in der Abteilung für Transfusionsmedizin der National Institutes of Health , und sein Forschungsteam, dass die meisten Hepatitis-Fälle nach einer Transfusion nicht auf Hepatitis A oder B zurückzuführen waren Viren. Trotz dieser Entdeckung scheiterten die internationalen Forschungsbemühungen zur Identifizierung des Virus, das ursprünglich als Non-A-Non-B-Hepatitis (NANBH) bezeichnet wurde, für das nächste Jahrzehnt. 1987 verwendeten Michael Houghton , Qui-Lim Choo und George Kuo von der Chiron Corporation in Zusammenarbeit mit Daniel W. Bradley von den Centers for Disease Control and Prevention einen neuartigen molekularen Klonierungsansatz , um den unbekannten Organismus zu identifizieren und einen diagnostischen Test zu entwickeln. 1988 bestätigte Alter das Virus, indem er seine Anwesenheit in einem Panel von NANBH-Proben bestätigte. Im April 1989 wurde die Entdeckung von HCV in zwei Artikeln in der Zeitschrift Science veröffentlicht . Die Entdeckung führte zu erheblichen Verbesserungen bei der Diagnose und einer verbesserten antiviralen Behandlung. Im Jahr 2000 wurden Alter und Houghton mit dem Lasker Award for Clinical Medical Research für "Pionierarbeit, die zur Entdeckung des Virus, das Hepatitis C verursacht, und zur Entwicklung von Screening-Methoden führten, die das Risiko einer Bluttransfusions-assoziierten Hepatitis in den USA reduzierten" ausgezeichnet von 30% im Jahr 1970 auf praktisch null im Jahr 2000."
Chiron meldete mehrere Patente für das Virus und seine Diagnose an. Eine konkurrierende Patentanmeldung der CDC wurde 1990 fallen gelassen, nachdem Chiron 1,9 Millionen US-Dollar an die CDC und 337.500 US-Dollar an Bradley gezahlt hatte. 1994 verklagte Bradley Chiron, um das Patent für ungültig zu erklären, sich selbst als Miterfinder einzubeziehen und Schadensersatz und Lizenzeinnahmen zu erhalten. Er ließ die Klage 1998 fallen, nachdem er vor einem Berufungsgericht verloren hatte.
Am 5. Oktober 2020 wurden Houghton und Alter zusammen mit Charles M. Rice für ihre Arbeit mit dem Nobelpreis für Physiologie oder Medizin ausgezeichnet.
Gesellschaft und Kultur
Der Welt-Hepatitis-Tag , der am 28. Juli stattfindet, wird von der World Hepatitis Alliance koordiniert. Die wirtschaftlichen Kosten der Hepatitis C sind sowohl für den Einzelnen als auch für die Gesellschaft erheblich. In den Vereinigten Staaten wurden die durchschnittlichen Lebenszeitkosten der Krankheit im Jahr 2003 auf 33.407 US-Dollar geschätzt, wobei die Kosten einer Lebertransplantation ab 2011 ungefähr 200.000 US-Dollar kosteten. In Kanada betragen die Kosten für eine antivirale Behandlung im Jahr 2003 30.000 CAD, während die Kosten in den USA 1998 zwischen 9.200 und 17.600 USD liegen. In vielen Regionen der Welt können sich die Menschen eine Behandlung mit Virostatika nicht leisten, da sie entweder keinen Versicherungsschutz haben oder die Versicherung, die sie haben, nicht für Virostatika bezahlt. Im englischen National Health Service sind die Behandlungsraten für Hepatitis C gemäß den Daten von 2010–2012 unter wohlhabenderen Gruppen höher. Der spanische Anästhesist Juan Maeso infizierte zwischen 1988 und 1997 275 Patienten, indem er dieselben Nadeln verwendete, um sich und den Patienten Opioide zu verabreichen. Dafür wurde er eingesperrt.
Besondere Bevölkerungsgruppen
Kinder und Schwangerschaft
Im Vergleich zu Erwachsenen ist die Infektion bei Kindern viel weniger verstanden. Weltweit wird die Prävalenz der Hepatitis-C- Virusinfektion bei Schwangeren und Kindern auf 1 – 8 % bzw. 0,05 – 5 % geschätzt. Die vertikale Transmissionsrate wird auf 3–5 % geschätzt, und es gibt eine hohe spontane Clearance (25–50 %) bei den Kindern. Sowohl für die vertikale Übertragung (18 %, 6–36 % und 41 %) als auch für die Prävalenz bei Kindern (15 %) wurden höhere Raten berichtet.
In den Industrieländern ist die Übertragung um die Geburtszeit heute die häufigste Ursache für eine HCV-Infektion. In Abwesenheit von Viren im Blut der Mutter scheint eine Übertragung selten zu sein. Zu den Faktoren, die mit einer erhöhten Infektionsrate verbunden sind, gehören Membranrupturen von mehr als 6 Stunden vor der Geburt und Verfahren, bei denen das Kind mütterlichem Blut ausgesetzt ist. Kaiserschnitte werden nicht empfohlen. Stillen gilt als sicher, wenn die Brustwarzen nicht beschädigt sind. Eine Infektion um den Zeitpunkt der Geburt bei einem Kind erhöht das Risiko für eine nachfolgende Schwangerschaft nicht. Alle Genotypen scheinen das gleiche Übertragungsrisiko zu haben.
Eine HCV-Infektion wird häufig bei Kindern gefunden, bei denen zuvor eine Non-A-, Non-B-Hepatitis und eine kryptogene Lebererkrankung vermutet wurde. Die Präsentation im Kindesalter kann asymptomatisch oder mit erhöhten Leberfunktionswerten sein. Während die Infektion in der Regel asymptomatisch ist, können im Kindesalter sowohl eine Zirrhose mit Leberversagen als auch ein hepatozelluläres Karzinom auftreten.
Immunsupprimiert
Die Hepatitis-C- Rate bei immunsupprimierten Menschen ist höher. Dies gilt insbesondere für Personen mit einer Infektion mit dem humanen Immunschwächevirus , Empfänger von Organtransplantationen und solche mit Hypogammaglobulinämie . Eine Infektion ist bei diesen Menschen mit einem ungewöhnlich schnellen Fortschreiten zur Zirrhose verbunden. Menschen mit stabilem HIV, die nie Medikamente gegen HCV erhalten haben, können mit Vorsicht vor möglichen Nebenwirkungen mit einer Kombination aus Peginterferon plus Ribavirin behandelt werden.
Forschung
Seit 2011 befinden sich etwa hundert Medikamente gegen Hepatitis C in der Entwicklung . Dazu gehören unter anderem Impfstoffe zur Behandlung von Hepatitis, Immunmodulatoren und Cyclophilin- Inhibitoren. Diese potenziellen neuen Behandlungen sind auf ein besseres Verständnis des Hepatitis-C- Virus zurückzuführen. Es gibt eine Reihe von Impfstoffen in der Entwicklung und einige haben ermutigende Ergebnisse gezeigt.
Die Kombination von Sofosbuvir und Velpatasvir in einer Studie (berichtet im Jahr 2015) führte zu Heilungsraten von 99 %. Weitere Studien sind erforderlich, um die Rolle der präventiven antiviralen Medikation gegen das Wiederauftreten von HCV nach einer Transplantation zu untersuchen.
Tiermodelle
Ein Hindernis bei der Suche nach Behandlungen für Hepatitis C ist das Fehlen eines geeigneten Tiermodells. Trotz mäßigem Erfolg unterstreicht die Forschung die Notwendigkeit präklinischer Tests in Säugetiersystemen wie der Maus , insbesondere für die Entwicklung von Impfstoffen in ärmeren Gemeinschaften. Schimpansen sind nach wie vor das einzige verfügbare lebende System, das untersucht werden kann, doch ihre Verwendung unterliegt ethischen Bedenken und behördlichen Einschränkungen. Während Wissenschaftler menschliche Zellkultursysteme wie Hepatozyten verwendet haben, wurden Fragen zu ihrer Genauigkeit bei der Darstellung der Reaktion des Körpers auf eine Infektion aufgeworfen.
Ein Aspekt der Hepatitis-Forschung besteht darin, Infektionen in Säugetiermodellen zu reproduzieren. Eine Strategie besteht darin, Lebergewebe von Menschen in Mäuse einzubringen, eine Technik, die als Xenotransplantation bekannt ist. Dies wird durchgeführt, indem chimäre Mäuse erzeugt werden und die HCV-Infektion der Mäuse ausgesetzt wird. Es ist bekannt, dass dieser Engineering-Prozess humanisierte Mäuse erzeugt und Möglichkeiten bietet, Hepatitis C innerhalb des 3D-Architekturdesigns der Leber zu untersuchen und antivirale Verbindungen zu bewerten. Alternativ würde die Erzeugung von Inzuchtmäusen mit Anfälligkeit für HCV den Prozess der Untersuchung von Mausmodellen vereinfachen.
Verweise
Externe Links
- Hepatitis C bei Curlie
- „Empfehlungen zum Testen, Verwalten und Behandeln von Hepatitis C“ . www.hcvguidelines.org . IDSA/AASLD . Abgerufen am 28. Juli 2017 .
- "Hepatitis C" . MedlinePlus . US-amerikanische Nationalbibliothek für Medizin.
| Einstufung | |
|---|---|
| Externe Ressourcen |