Hypothyreose - Hypothyroidism
| Hypothyreose | |
|---|---|
| Andere Namen | Schilddrüsenunterfunktion, Schilddrüsenunterfunktion, Hypothyreose |
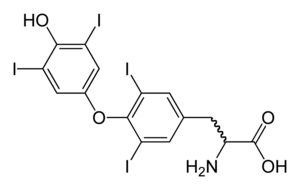 | |
| Molekülstruktur von Thyroxin, dessen Mangel die Symptome einer Hypothyreose verursacht | |
| Aussprache | |
| Spezialität | Endokrinologie |
| Symptome | Schlechte Kältetoleranz, Müdigkeit, Verstopfung , Gewichtszunahme, Depression , Angst , Reizbarkeit |
| Komplikationen | Während der Schwangerschaft kann es beim Baby zu Kretinismus kommen |
| Üblicher Beginn | < 60 Jahre alt |
| Ursachen | Jodmangel , Hashimoto-Thyreoiditis |
| Diagnosemethode | Bluttests ( Schilddrüsen-stimulierendes Hormon , Thyroxin ) |
| Differenzialdiagnose | Depression , Demenz , Herzinsuffizienz , chronisches Müdigkeitssyndrom |
| Verhütung | Salzjodierung |
| Behandlung | Levothyroxin |
| Frequenz | 0,3–0,4% (USA) |
Hypothyreose (auch Schilddrüsenunterfunktion , Schilddrüsenunterfunktion oder Hypothyreose genannt ) ist eine Erkrankung des endokrinen Systems, bei der die Schilddrüse nicht genügend Schilddrüsenhormone produziert . Es kann eine Reihe von Symptomen verursachen, wie z. B. schlechte Kälteverträglichkeit , Müdigkeitsgefühl , Verstopfung , langsamer Herzschlag , Depression und Gewichtszunahme . Gelegentlich kann es aufgrund von Kropf zu Schwellungen des vorderen Halsteils kommen . Unbehandelte Fälle von Hypothyreose während der Schwangerschaft können zu Wachstumsverzögerungen und intellektuellen Entwicklungsverzögerungen des Babys oder zu einem angeborenen Jodmangelsyndrom führen .
Weltweit ist zu wenig Jod in der Nahrung die häufigste Ursache für eine Hypothyreose. Die Hashimoto-Thyreoiditis ist die häufigste Ursache für eine Hypothyreose in Ländern mit ausreichend Jod in der Nahrung. Seltenere Ursachen sind eine frühere Behandlung mit radioaktivem Jod , eine Verletzung des Hypothalamus oder des Hypophysenvorderlappens , bestimmte Medikamente, eine fehlende Schilddrüsenfunktion bei der Geburt oder eine frühere Schilddrüsenoperation . Die Diagnose einer Hypothyreose kann bei Verdacht durch Bluttests bestätigt werden, die das Schilddrüsen-stimulierende Hormon (TSH) und den Thyroxinspiegel messen.
Jodierung mit Salz hat in vielen Bevölkerungsgruppen eine Hypothyreose verhindert. Schilddrüsenhormonersatz mit Levothyroxin behandelt Hypothyreose. Mediziner passen die Dosis entsprechend den Symptomen und der Normalisierung der Thyroxin- und TSH-Werte an. Schilddrüsenmedikamente sind in der Schwangerschaft sicher. Obwohl eine ausreichende Menge an Jod in der Nahrung wichtig ist, kann zu viel Jod bestimmte Formen der Hypothyreose verschlimmern.
Schätzungen zufolge leiden weltweit etwa eine Milliarde Menschen an Jodmangel; Es ist jedoch nicht bekannt, wie oft dies zu einer Hypothyreose führt. In den Vereinigten Staaten tritt eine Hypothyreose bei 0,3–0,4% der Menschen auf. Es wird angenommen, dass eine subklinische Hypothyreose, eine mildere Form der Hypothyreose, die durch normale Thyroxinspiegel und einen erhöhten TSH-Spiegel gekennzeichnet ist, bei 4,3–8,5 % der Menschen in den Vereinigten Staaten auftritt. Hypothyreose tritt bei Frauen häufiger auf als bei Männern. Menschen über 60 sind häufiger betroffen. Es ist auch bekannt, dass Hunde eine Hypothyreose entwickeln, ebenso wie Katzen und Pferde, wenn auch seltener. Das Wort „Hypothyreose“ ist aus dem Griechischen Hypo- reduziert Bedeutung haben , thyreos für Schild und Eidos für Form.
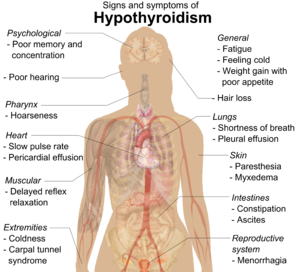
Anzeichen und Symptome
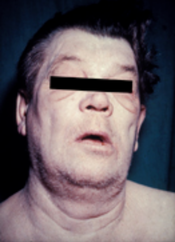
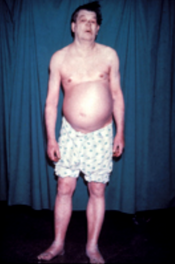
Menschen mit Hypothyreose haben oft keine oder nur leichte Symptome . Zahlreiche Symptome und Anzeichen sind mit einer Hypothyreose verbunden und können mit der zugrunde liegenden Ursache oder einer direkten Auswirkung eines Mangels an Schilddrüsenhormonen in Verbindung gebracht werden. Die Hashimoto-Thyreoiditis kann mit der Massenwirkung eines Kropfes (vergrößerte Schilddrüse) auftreten. Bei Frauen mittleren Alters können die Symptome mit denen der Wechseljahre verwechselt werden .
| Symptome | Schilder |
|---|---|
| Ermüdung | Trockene, raue Haut |
| Frieren | Kühle Extremitäten |
| Gedächtnis- und Konzentrationsschwäche | Myxödem ( Mucopolysaccharidablagerungen in der Haut) |
| Verstopfung , Dyspepsie | Haarverlust |
| Gewichtszunahme bei Appetitlosigkeit | Langsame Pulsfrequenz |
| Kurzatmigkeit | Schwellung der Gliedmaßen |
| Heisere Stimme | Verzögerte Entspannung der Sehnenreflexe |
| Bei Frauen starke Menstruationsperioden (und später leichte Perioden ) | Karpaltunnelsyndrom |
| Abnormales Gefühl | Pleuraerguss , Aszites , Perikarderguss |
| Schlechtes Hören |
Eine verzögerte Entspannung nach dem Test des Knöchelruckreflexes ist ein charakteristisches Zeichen einer Hypothyreose und steht im Zusammenhang mit der Schwere des Hormondefizits.
Myxödem-Koma
Das Myxödemkoma ist ein seltener, aber lebensbedrohlicher Zustand einer extremen Hypothyreose. Es kann bei Patienten mit nachgewiesener Hypothyreose auftreten, wenn sie eine akute Krankheit entwickeln. Myxödem-Koma kann die erste Präsentation einer Hypothyreose sein. Menschen mit Myxödem-Koma haben typischerweise eine niedrige Körpertemperatur ohne Zittern, Verwirrtheit , eine langsame Herzfrequenz und reduzierte Atemanstrengung . Es können körperliche Anzeichen vorliegen, die auf eine Hypothyreose hindeuten, wie Hautveränderungen oder eine Vergrößerung der Zunge .
Schwangerschaft
Bereits eine leichte oder subklinische Hypothyreose führt zu einer möglichen Unfruchtbarkeit und einem erhöhten Risiko für Fehlgeburten . Eine Hypothyreose in der Frühschwangerschaft, auch mit geringen oder keinen Symptomen, kann das Risiko einer Präeklampsie , Nachkommen mit geringerer Intelligenz und das Risiko des Säuglingssterbens um den Zeitpunkt der Geburt erhöhen . Frauen sind in 0,3–0,5 % der Schwangerschaften von einer Hypothyreose betroffen . Eine subklinische Hypothyreose während der Schwangerschaft ist mit Schwangerschaftsdiabetes und der Geburt des Babys vor der 37. Schwangerschaftswoche verbunden .
Kinder
Neugeborene mit Hypothyreose können ein normales Geburtsgewicht und eine normale Körpergröße haben (obwohl der Kopf größer als erwartet und die hintere Fontanelle geöffnet sein kann). Einige können Schläfrigkeit, verminderten Muskeltonus , einen heiser klingenden Schrei, Schwierigkeiten beim Füttern, Verstopfung, eine vergrößerte Zunge , einen Nabelbruch , trockene Haut , eine verringerte Körpertemperatur und Gelbsucht haben . Ein Kropf ist selten, kann sich jedoch später bei Kindern entwickeln, deren Schilddrüse kein funktionierendes Schilddrüsenhormon produziert . Ein Kropf kann sich auch bei Kindern entwickeln, die in Gebieten mit Jodmangel aufwachsen . Das normale Wachstum und die normale Entwicklung können verzögert sein, und die Nichtbehandlung von Säuglingen kann zu einer intellektuellen Beeinträchtigung führen (IQ 6–15 Punkte niedriger in schweren Fällen). Andere Probleme umfassen die folgenden: Schwierigkeiten mit großen und feinmotorischen Fähigkeiten und Koordination , verminderter Muskeltonus, Schielen , verringerte Aufmerksamkeitsspanne und verzögertes Sprechen . Der Zahndurchbruch kann verzögert werden.
Bei älteren Kindern und Jugendlichen können die Symptome einer Hypothyreose Müdigkeit, Kälteintoleranz, Schläfrigkeit, Muskelschwäche, Verstopfung, Wachstumsverzögerung, Übergewicht aufgrund der Größe, Blässe, raue und dicke Haut, vermehrte Körperbehaarung , unregelmäßiger Menstruationszyklus bei Mädchen, und verzögerte Pubertät . Anzeichen können eine verzögerte Entspannung des Knöchelreflexes und ein langsamer Herzschlag sein . Ein Kropf kann mit einer vollständig vergrößerten Schilddrüse vorhanden sein; manchmal ist nur ein Teil der Schilddrüse vergrößert und kann knorrig sein.
Verwandte Störungen
Anomalien der Schilddrüsenhormone treten häufig bei schwerwiegenden psychiatrischen Störungen einschließlich bipolarer Störungen auf ; Klinische Untersuchungen haben gezeigt, dass eine hohe Rate an Schilddrüsenfunktionsstörungen bei affektiven Störungen und Schizophrenie-Spektrum-Störungen auftritt, und schlussfolgern, dass es bei Menschen mit Schilddrüsenerkrankungen einen Grund für ein Screening auf letztere gibt.
Ursachen
Eine Hypothyreose wird durch eine unzureichende Funktion der Drüse selbst (primäre Hypothyreose), eine unzureichende Stimulation durch das Schilddrüsen-stimulierende Hormon aus der Hypophyse (sekundäre Hypothyreose) oder eine unzureichende Freisetzung von Thyrotropin-Releasing-Hormon aus dem Hypothalamus des Gehirns (tertiäre Hypothyreose) verursacht. Die primäre Hypothyreose ist etwa tausendmal häufiger als die zentrale Hypothyreose.
Jodmangel ist weltweit die häufigste Ursache für primäre Hypothyreose und endemische Struma . In Gebieten der Welt mit ausreichend Jod in der Nahrung wird eine Hypothyreose am häufigsten durch die Autoimmunerkrankung Hashimoto-Thyreoiditis (chronische Autoimmunthyreoiditis) verursacht. Hashimoto kann mit einem Kropf in Verbindung gebracht werden. Sie ist gekennzeichnet durch eine Infiltration der Schilddrüse mit T-Lymphozyten und Autoantikörpern gegen spezifische Schilddrüsenantigene wie Schilddrüsenperoxidase , Thyreoglobulin und den TSH-Rezeptor .
Nach der Geburt entwickeln etwa 5 % der Frauen eine postpartale Thyreoiditis, die bis zu neun Monate danach auftreten kann. Dies ist gekennzeichnet durch eine kurze Phase der Hyperthyreose, gefolgt von einer Phase der Hypothyreose; 20–40 % bleiben dauerhaft hypothyreot.
Autoimmunthyreoiditis wird mit anderen immunvermittelten Erkrankungen wie Diabetes mellitus Typ 1 , perniziöser Anämie , Myasthenia gravis , Zöliakie , rheumatoider Arthritis und systemischem Lupus erythematodes in Verbindung gebracht . Es kann als Teil des polyendokrinen Autoimmunsyndroms ( Typ 1 und Typ 2 ) auftreten.
| Gruppe | Ursachen |
|---|---|
| Primäre Hypothyreose | Jodmangel (Entwicklungsländer), Autoimmunthyreoiditis, subakute granulomatöse Thyreoiditis , subakute lymphatische Thyreoiditis , postpartale Thyreoiditis , frühere thyroidectomy , akuter Infektions Thyreoiditis , frühere Radiojod - Behandlung, vorherige externe Strahlentherapie an den Hals Medikamente: Lithium basierende Stimmungsstabilisatoren , Amiodaron , Interferon alpha , Tyrosinkinase-Hemmer wie Sunitinib |
| Zentrale Hypothyreose | Läsionen der Hypophyse (Verdichten Hypophysenadenom , Kraniopharyngiom , Meningiom , Gliom , Spalte Zyste Rathke , Metastase , leere sella , Aneurysma der Arteria carotis interna ), Operation oder Bestrahlung auf die Hypophyse, Drogen, Verletzung, vaskulären Störungen ( Hypophysenapoplexie , Sheehan Syndrom , Subarachnoidalblutung ), Autoimmunerkrankungen ( lymphatische Hypophysitis , polyglandulären Störungen), infiltrative Erkrankungen (Eisenüberladung aufgrund von Hämochromatose oder Thalassämie , Neurosarkoidose , Histiozytose X ), insbesondere kongenitale vererbten Erkrankungen und Infektionen ( tuberculosis , Mykosen , Syphilis ) |
| Angeborene Hypothyreose |
Schilddrüsendysgenesie (75%), Schilddrüsendyshormonogenese (20%), mütterlicher Antikörper- oder Radiojodtransfer Syndrome: Mutationen (im GNAS-Komplex-Locus , PAX8 , TTF-1/NKX2-1 , TTF-2/FOXE1 ), Pendred-Syndrom (assoziiert mit Innenohrschwerhörigkeit ) Vorübergehend: aufgrund von mütterlichem Jodmangel oder -überschuss, Anti-TSH-Rezeptor-Antikörper, bestimmte angeborene Erkrankungen, Neugeborenenerkrankung Zentral: Hypophysenfunktionsstörung (idiopathische, septo-optische Dysplasie , PIT1- Mangel , isolierter TSH-Mangel) |
Pathophysiologie
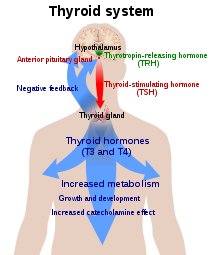
Schilddrüsenhormone werden für das normale Funktionieren zahlreicher Gewebe im Körper benötigt. Bei Gesunden sondert die Schilddrüse überwiegend Thyroxin (T 4 ) ab, das in anderen Organen durch das selenabhängige Enzym Jodthyronin-Dejodinase in Trijodthyronin (T 3 ) umgewandelt wird . Trijodthyronin bindet an den Schilddrüsenhormonrezeptor im Zellkern und stimuliert dort das Einschalten bestimmter Gene und die Produktion bestimmter Proteine. Darüber hinaus bindet das Hormon an das Integrin αvβ3 auf der Zellmembran und stimuliert dadurch den Natrium-Wasserstoff-Antiporter und Prozesse wie die Bildung von Blutgefäßen und das Zellwachstum . Im Blut ist fast das gesamte Schilddrüsenhormon (99,97 %) an Plasmaproteine wie Thyroxin-bindendes Globulin gebunden ; nur das freie ungebundene Schilddrüsenhormon ist biologisch aktiv.
Die Schilddrüse ist die einzige Quelle für Schilddrüsenhormone im Körper; der Prozess erfordert Jod und die Aminosäure Tyrosin . Jod im Blutkreislauf wird von der Drüse aufgenommen und in Thyreoglobulinmoleküle eingebaut . Der Prozess wird durch das Schilddrüsen-stimulierende Hormon (TSH, Thyrotropin) gesteuert , das von der Hypophyse ausgeschüttet wird . Zu wenig Jod oder zu wenig TSH kann zu einer verminderten Produktion von Schilddrüsenhormonen führen.
Die Hypothalamus-Hypophysen-Schilddrüsen-Achse spielt eine Schlüsselrolle bei der Aufrechterhaltung des Schilddrüsenhormonspiegels im Normbereich. Die Produktion von TSH durch den Hypophysenvorderlappen wird wiederum durch das aus dem Hypothalamus freigesetzte Thyrotropin-Releasing-Hormon (TRH) stimuliert . Die Produktion von TSH und TRH wird durch Thyroxin durch einen negativen Rückkopplungsprozess verringert . Zu wenig TRH, was selten vorkommt, kann zu einem Mangel an TSH und damit zu einer zu geringen Schilddrüsenhormonproduktion führen.
Eine Schwangerschaft führt zu deutlichen Veränderungen in der Physiologie der Schilddrüsenhormone. Die Drüse wird um 10 % vergrößert, die Thyroxinproduktion um 50 % erhöht und der Jodbedarf erhöht. Viele Frauen haben eine normale Schilddrüsenfunktion, aber einen immunologischen Hinweis auf eine Schilddrüsen-Autoimmunität (wie durch Autoantikörper nachgewiesen) oder haben einen Jodmangel und entwickeln Anzeichen einer Hypothyreose vor oder nach der Geburt.
Diagnose
Labortests des Schilddrüsen-stimulierenden Hormonspiegels im Blut gelten als der beste anfängliche Test für Hypothyreose; ein zweiter TSH-Spiegel wird oft einige Wochen später zur Bestätigung ermittelt. Die Werte können im Zusammenhang mit anderen Erkrankungen abnormal sein, und von TSH-Tests bei Krankenhauspatienten wird abgeraten, es sei denn, es besteht ein dringender Verdacht auf eine Schilddrüsenfunktionsstörung als Ursache der akuten Erkrankung. Ein erhöhter TSH-Spiegel weist darauf hin, dass die Schilddrüse nicht genügend Schilddrüsenhormone produziert, und es werden dann oft freie T4-Spiegel erreicht. Die Messung von T 3 wird von der AACE bei der Beurteilung einer Hypothyreose abgeraten . In England und Wales empfiehlt das National Institute for Health and Care Excellence (NICE) routinemäßige T4-Tests bei Kindern und T3-Tests sowohl bei Erwachsenen als auch bei Kindern, wenn der Verdacht auf eine zentrale Hypothyreose besteht und der TSH niedrig ist. Es gibt eine Reihe von Symptombewertungsskalen für Hypothyreose; sie bieten ein gewisses Maß an Objektivität, sind aber für die Diagnose nur begrenzt verwendbar.
| TSH | T4 | Interpretation |
|---|---|---|
| Normal | Normal | Normale Schilddrüsenfunktion |
| Erhöht | Niedrig | Offene Hypothyreose |
| Normal/Niedrig | Niedrig | Zentrale Hypothyreose |
| Erhöht | Normal | Subklinische Hypothyreose |
Viele Fälle von Hypothyreose sind mit leichten Erhöhungen der Kreatinkinase und der Leberenzyme im Blut verbunden. Sie normalisieren sich normalerweise, wenn die Hypothyreose vollständig behandelt wurde. Die Werte von Cholesterin , Lipoprotein niedriger Dichte und Lipoprotein (a) können erhöht sein; der Einfluss einer subklinischen Hypothyreose auf die Lipidparameter ist weniger klar definiert.
Sehr schwere Hypothyreose und Myxödemkoma sind charakteristischerweise mit niedrigen Natriumspiegeln im Blut zusammen mit einem Anstieg des antidiuretischen Hormons sowie einer akuten Verschlechterung der Nierenfunktion aufgrund einer Reihe von Ursachen verbunden. Bei den meisten Ursachen ist jedoch unklar, ob der Zusammenhang kausal ist.
Eine Diagnose der Hypothyreose ohne Klumpen oder Massen Filz in der Schilddrüse nicht Schilddrüsen Bildgebung erfordern; Wenn sich die Schilddrüse jedoch abnormal anfühlt, wird eine diagnostische Bildgebung empfohlen. Das Vorhandensein von Antikörpern gegen die Schilddrüsenperoxidase (TPO) erhöht die Wahrscheinlichkeit, dass Schilddrüsenknoten durch eine Autoimmunthyreoiditis verursacht werden, aber im Zweifelsfall kann eine Nadelbiopsie erforderlich sein.
Zentral
Wenn der TSH-Spiegel normal oder niedrig ist und die Serumspiegel von freiem T 4 niedrig sind, deutet dies auf eine zentrale Hypothyreose hin (nicht genügend TSH- oder TRH-Sekretion durch die Hypophyse oder den Hypothalamus). Es können auch andere Symptome einer Hypophyse auftreten , wie beispielsweise Anomalien des Menstruationszyklus und Nebenniereninsuffizienz . Es können auch Symptome einer Hypophysenmasse wie Kopfschmerzen und Sehstörungen auftreten. Eine zentrale Hypothyreose sollte weiter untersucht werden, um die zugrunde liegende Ursache zu bestimmen.
Overt
In offenkundigen primären Hypothyreose sind, TSH - Spiegel hoch und T 4 und T 3 ist niedrig. Eine manifeste Hypothyreose kann auch bei Patienten diagnostiziert werden, die mehrfach einen TSH von mehr als 5 mIU/l, entsprechende Symptome und nur einen grenzwertig niedrigen T 4 -Wert aufweisen . Es kann auch bei Patienten mit einem TSH von mehr als 10 mIU/l diagnostiziert werden.
Subklinisch
Die subklinische Hypothyreose ist eine mildere Form der Hypothyreose, die durch einen erhöhten TSH-Spiegel im Serum, aber mit einem normalen freien Thyroxinspiegel im Serum gekennzeichnet ist. Diese mildere Form der Hypothyreose wird am häufigsten durch die Hashimoto-Thyreoiditis verursacht . Bei Erwachsenen wird es diagnostiziert, wenn der TSH-Spiegel mehr als 5 mIU/l und weniger als 10 mIU/l beträgt. Das Erscheinungsbild einer subklinischen Hypothyreose ist variabel und klassische Anzeichen und Symptome einer Hypothyreose können nicht beobachtet werden. Von den Menschen mit subklinischer Hypothyreose entwickelt ein Teil jedes Jahr eine manifeste Hypothyreose. Bei Personen mit nachweisbaren Antikörpern gegen Schilddrüsenperoxidase (TPO) tritt dies bei 4,3 % auf, bei Personen ohne nachweisbare Antikörper bei 2,6 %. Bei Patienten mit subklinischer Hypothyreose und nachweisbaren Anti-TPO-Antikörpern, die keine Behandlung benötigen, sollten häufiger (z. B. jährlich) wiederholte Schilddrüsenfunktionstests durchgeführt werden als bei Patienten ohne Antikörper.
Schwangerschaft
Während der Schwangerschaft muss die Schilddrüse 50 % mehr Schilddrüsenhormone produzieren, um dem sich entwickelnden Fötus und der werdenden Mutter ausreichend Schilddrüsenhormon zur Verfügung zu stellen. In der Schwangerschaft können die freien Thyroxinspiegel aufgrund einer erhöhten Bindung an Schilddrüsen-bindendes Globulin und einer verminderten Bindung an Albumin niedriger als erwartet sein . Sie sollten entweder für das Stadium der Schwangerschaft korrigiert oder stattdessen die Gesamtthyroxinspiegel zur Diagnose verwendet werden. Die TSH-Werte können auch niedriger als normal sein (insbesondere im ersten Trimester ) und der Normalbereich sollte dem Schwangerschaftsstadium angepasst werden.
In der Schwangerschaft wird eine subklinische Hypothyreose als ein TSH zwischen 2,5 und 10 mI.E./l bei einem normalen Thyroxinspiegel definiert, während diejenigen mit einem TSH über 10 mI.E./l als offensichtlich hypothyreose gelten, selbst wenn der Thyroxinspiegel normal ist. Antikörper gegen TPO können bei der Entscheidung über die Behandlung von Bedeutung sein und sollten daher bei Frauen mit abnormalen Schilddrüsenfunktionstests bestimmt werden.
Die Bestimmung von TPO-Antikörpern kann als Teil der Beurteilung einer wiederkehrenden Fehlgeburt in Betracht gezogen werden , da eine geringfügige Schilddrüsenfunktionsstörung mit einem Schwangerschaftsverlust verbunden sein kann, aber diese Empfehlung ist nicht universell und das Vorhandensein von Schilddrüsenantikörpern kann das zukünftige Ergebnis möglicherweise nicht vorhersagen.
Verhütung

Hypothyreose kann verhindert durch Zugabe von Jod auf häufig verwendete Lebensmittel in einer Population. Diese Maßnahme des öffentlichen Gesundheitswesens hat die endemische Hypothyreose bei Kindern in Ländern, in denen sie einst üblich war, beseitigt. Neben der Förderung des Verzehrs von jodreichen Lebensmitteln wie Milchprodukten und Fisch haben viele Länder mit moderatem Jodmangel die universelle Salzjodierung (USI) eingeführt. Auf Anregung der Weltgesundheitsorganisation (WHO) haben inzwischen 130 Länder USI, und 70 % der Weltbevölkerung erhalten jodiertes Salz. In einigen Ländern wird Brot mit Jodsalz versetzt. Trotzdem ist Jodmangel in einigen westlichen Ländern aufgrund von Versuchen, die Salzaufnahme zu reduzieren, wieder aufgetreten.
Schwangere und stillende Frauen, die einen 66% höheren täglichen Jodbedarf als nicht schwangere Frauen benötigen, erhalten möglicherweise immer noch nicht genügend Jod. Die Weltgesundheitsorganisation empfiehlt für Schwangere und Stillende eine tägliche Einnahme von 250 µg. Da viele Frauen dies nicht allein durch Nahrungsquellen erreichen, empfiehlt die American Thyroid Association eine tägliche Einnahme von 150 µg.
Screening
Das Screening auf Hypothyreose wird in vielen Ländern in der Neugeborenenperiode durchgeführt, in der Regel mit TSH. Dies hat zur Früherkennung vieler Fälle und damit zur Verhinderung von Entwicklungsverzögerungen geführt. Es ist der weltweit am weitesten verbreitete Neugeborenen-Screening-Test. Während TSH-basierten Screening identifiziert die häufigsten Ursachen, die Zugabe von T 4 ist die Prüfung erforderlich , um die selteneren zentralen Ursachen der neonatalen Hypothyreose aufzunehmen. Wenn T 4 Bestimmung im Screening bei der Geburt getan enthalten ist, wird diese Fälle von angeborenen Hypothyreose zentralen Ursprung identifiziert in 1: 16.000 bis 1: 160.000 Kinder. In Anbetracht der Tatsache, dass diese Kinder normalerweise andere Hypophysenhormondefizite haben , kann eine frühzeitige Erkennung dieser Fälle Komplikationen verhindern.
Bei Erwachsenen ist ein umfassendes Screening der Allgemeinbevölkerung umstritten. Einige Organisationen (wie die United States Preventive Services Task Force ) geben an, dass die Beweise nicht ausreichen, um ein routinemäßiges Screening zu unterstützen, während andere (wie die American Thyroid Association ) entweder intermittierende Tests ab einem bestimmten Alter bei allen Geschlechtern oder nur bei Frauen empfehlen. Ein gezieltes Screening kann in einer Reihe von Situationen angebracht sein, in denen eine Hypothyreose häufig vorkommt: andere Autoimmunerkrankungen , eine starke Familienanamnese von Schilddrüsenerkrankungen, diejenigen, die Radiojod oder eine andere Strahlentherapie am Hals erhalten haben, diejenigen, die sich zuvor einer Schilddrüsenoperation unterzogen haben, Patienten mit eine abnormale Schilddrüsenuntersuchung, Personen mit psychiatrischen Erkrankungen, Personen, die Amiodaron oder Lithium einnehmen , und Personen mit einer Reihe von Gesundheitsproblemen (wie bestimmten Herz- und Hauterkrankungen). Bei Menschen mit Down-Syndrom werden jährliche Schilddrüsenfunktionstests empfohlen , da sie ein höheres Risiko für eine Schilddrüsenerkrankung haben. Richtlinien für England und Wales des National Institute for Health and Care Excellence (NICE) empfehlen Tests auf Schilddrüsenerkrankungen bei Menschen mit Typ-1-Diabetes und neu aufgetretenem Vorhofflimmern und empfehlen Tests bei Patienten mit Depressionen oder unerklärlicher Angst (alle Altersgruppen), bei Kindern mit abnormalem Wachstum oder unerklärlichen Verhaltens- oder Schulleistungen. Bei der Diagnose einer Autoimmunerkrankung der Schilddrüse empfiehlt NICE auch ein Screening auf Zöliakie.
Verwaltung
Hormonersatz
Die meisten Menschen mit Hypothyreose-Symptomen und bestätigtem Thyroxinmangel werden mit einer synthetischen, lang wirkenden Form von Thyroxin, bekannt als Levothyroxin ( L- Thyroxin), behandelt. Bei jungen und ansonsten gesunden Menschen mit offener Hypothyreose kann sofort mit einer vollständigen (gewichtsabhängigen) Ersatzdosis begonnen werden; Bei älteren Menschen und Menschen mit Herzerkrankungen wird eine niedrigere Anfangsdosis empfohlen, um eine Überdosierung und das Risiko von Komplikationen zu vermeiden. Bei Patienten mit subklinischer Hypothyreose können niedrigere Dosen ausreichend sein, während Patienten mit zentraler Hypothyreose eine überdurchschnittliche Dosis benötigen.
Die blutfreien Thyroxin- und TSH-Spiegel werden überwacht, um festzustellen, ob die Dosis angemessen ist. Dies erfolgt 4–8 Wochen nach Behandlungsbeginn oder einer Änderung der Levothyroxin-Dosis. Nach Festlegung der adäquaten Ersatzdosis können die Tests nach 6 und dann nach 12 Monaten wiederholt werden, sofern sich die Symptome nicht ändern. Eine Normalisierung von TSH bedeutet nicht, dass sich andere mit Hypothyreose verbundene Anomalien, wie beispielsweise erhöhte Cholesterinspiegel , vollständig verbessern .
Bei Menschen mit mittlerem / Sekundär Hypothyreose, ist TSH kein zuverlässiger Marker für den Hormonersatz und Entscheidungen basieren hauptsächlich auf der T freie 4 - Ebene. Levothyroxin wird am besten 30–60 Minuten vor dem Frühstück oder vier Stunden nach dem Essen eingenommen, da bestimmte Stoffe wie Nahrung und Kalzium die Aufnahme von Levothyroxin hemmen können. Es gibt keinen direkten Weg, die Ausschüttung von Schilddrüsenhormonen durch die Schilddrüse zu erhöhen.
Liothyronin
Die Behandlung mit Liothyronin allein hat nicht genügend Studien erhalten, um eine Empfehlung zur Anwendung abzugeben ; Aufgrund seiner kürzeren Halbwertszeit müsste es häufiger eingenommen werden als Levothyroxin.
Die Zugabe von Liothyroxin (synthetisches T 3 ) zu Levothyroxin wurde als Maßnahme zur besseren Symptomkontrolle vorgeschlagen, wurde jedoch nicht durch Studien bestätigt. Im Jahr 2007 erklärte die britische Thyroid Association , dass kombinierte T 4 und T 3 Therapie eine höhere Rate von Nebenwirkungen und keinen Vorteil gegenüber T durch 4 allein. In ähnlicher Weise raten amerikanische Leitlinien aufgrund fehlender Evidenz von einer Kombinationstherapie ab, obwohl sie anerkennen, dass sich einige Menschen besser fühlen, wenn sie eine Kombinationsbehandlung erhalten. Richtlinien von NICE für England und Wales raten von Liothyronin ab.
Menschen mit Hypothyreose, die sich trotz optimaler Levothyroxin-Dosierung nicht wohl fühlen, können eine begleitende Behandlung mit Liothyroxin beantragen. Eine Leitlinie der European Thyroid Association aus dem Jahr 2012 empfiehlt, eine Unterstützung im Hinblick auf den chronischen Verlauf der Erkrankung anzubieten und andere Ursachen der Symptome auszuschließen. Die Zugabe von Liothyroxin ist als experimentell zu betrachten, zunächst nur für einen Versuchszeitraum von 3 Monaten und in einem festgelegten Verhältnis zur aktuellen Levothyroxin-Dosis. Die Leitlinie zielt ausdrücklich darauf ab, die Sicherheit dieses Ansatzes zu erhöhen und seinem wahllosen Einsatz entgegenzuwirken.
Ausgetrocknete tierische Schilddrüse
Getrockneter Schilddrüsenextrakt ist ein tierischer Schilddrüsenextrakt, der am häufigsten von Schweinen stammt . Es ist eine Kombinationstherapie, die Formen von T 4 und T 3 enthält . Es enthält auch Calcitonin (ein Hormon, das in der Schilddrüse produziert wird und an der Regulierung des Kalziumspiegels beteiligt ist), T 1 und T 2 ; diese sind in synthetischen Hormonmedikamenten nicht enthalten. Dieser Extrakt war einst eine gängige Behandlung von Hypothyreose, aber seine Verwendung wird heute nicht durch Beweise gestützt; Die British Thyroid Association und die amerikanischen Berufsrichtlinien raten davon ab, ebenso wie NICE.
Subklinische Hypothyreose
Es gibt keine Hinweise auf einen Nutzen der Behandlung einer subklinischen Hypothyreose bei Nichtschwangeren , und es bestehen potenzielle Risiken einer Übertherapie . Eine unbehandelte subklinische Hypothyreose kann mit einem leichten Anstieg des Risikos einer koronaren Herzkrankheit einhergehen, wenn der TSH-Wert über 10 mI.E./l liegt. Eine Überprüfung aus dem Jahr 2007 ergab keinen Nutzen des Schilddrüsenhormonersatzes, mit Ausnahme von „einigen Parametern der Lipidprofile und der linksventrikulären Funktion“. Es gibt weder einen Zusammenhang zwischen einer subklinischen Hypothyreose und einem erhöhten Risiko für Knochenbrüche noch einen Zusammenhang mit einem kognitiven Verfall.
Seit 2008 besteht Konsens in der amerikanischen Meinung, dass Menschen mit TSH unter 10 bis 20 mIU/l im Allgemeinen nicht behandlungsbedürftig sind.
Amerikanische Leitlinien empfehlen eine Behandlung bei Personen mit Symptomen einer Hypothyreose, nachweisbaren Antikörpern gegen Schilddrüsenperoxidase, einer Vorgeschichte von Herzerkrankungen oder einem erhöhten Risiko für Herzerkrankungen, wenn der TSH-Wert erhöht, aber unter 10 mIU/l liegt. NICE empfiehlt, Patienten mit einem TSH über 10 mIU/l wie eine manifeste Hypothyreose zu behandeln. Bei Patienten mit einem erhöhten TSH, aber unter 10 mI.E./l und Symptomen, die auf eine Hypothyreose hindeuten, sollte ein Behandlungsversuch durchgeführt werden, jedoch mit dem Ziel, diesen zu stoppen, wenn die Symptome trotz Normalisierung des TSH anhalten.
Myxödem-Koma
Myxödem-Koma oder schwere dekompensierte Hypothyreose erfordert normalerweise eine Aufnahme auf die Intensivstation , eine genaue Beobachtung und Behandlung von Anomalien der Atmung, der Temperaturkontrolle, des Blutdrucks und des Natriumspiegels. Eine mechanische Beatmung kann erforderlich sein, ebenso wie Flüssigkeitsersatz , Vasopressoren , sorgfältige Erwärmung und Kortikosteroide (bei möglicher Nebenniereninsuffizienz, die zusammen mit Hypothyreose auftreten kann). Mit hypertonen Kochsalzlösungen oder Vasopressin-Rezeptor-Antagonisten kann eine sorgfältige Korrektur niedriger Natriumspiegel erreicht werden . Zur schnellen Behandlung der Hypothyreose können Levothyroxin oder Liothyronin intravenös verabreicht werden , insbesondere wenn das Bewusstsein zu niedrig ist, um Medikamente sicher schlucken zu können. Die Verabreichung über eine Magensonde ist zwar möglich, kann jedoch unsicher sein und wird nicht empfohlen.
Schwangerschaft
Bei Frauen mit bekannter Hypothyreose, die schwanger werden , wird eine engmaschige Überwachung der TSH-Serumspiegel empfohlen. Levothyroxin sollte verwendet werden, um den TSH-Spiegel im normalen Bereich für dieses Trimester zu halten. Der Normalbereich des ersten Trimesters liegt unter 2,5 mIU/L und der Normalbereich des zweiten und dritten Trimesters liegt unter 3,0 mIU/L. Die Behandlung sollte sich nach dem Gesamt-Thyroxin (und nicht nach freiem) oder nach dem freien T 4 -Index richten . Ähnlich wie bei TSH sollten die Thyroxin-Ergebnisse gemäß dem entsprechenden Referenzbereich für dieses Schwangerschaftsstadium interpretiert werden. Die Levothyroxin-Dosis muss häufig nach Bestätigung einer Schwangerschaft erhöht werden, obwohl dies auf begrenzten Erkenntnissen beruht und einige empfehlen, dass dies nicht immer erforderlich ist; Entscheidungen müssen möglicherweise basierend auf TSH-Werten getroffen werden.
Frauen mit Anti-TPO-Antikörpern, die versuchen, schwanger zu werden (natürlich oder mit assistierten Mitteln), können eine Supplementierung mit Schilddrüsenhormonen benötigen, selbst wenn der TSH-Spiegel normal ist. Dies gilt insbesondere, wenn sie frühere Fehlgeburten hatten oder in der Vergangenheit eine Hypothyreose hatten. Die Einnahme von Levothyroxin kann das Risiko einer Frühgeburt und möglicherweise einer Fehlgeburt verringern. Bei schwangeren Frauen mit subklinischer Hypothyreose (definiert als TSH 2,5–10 mIU/l), die Anti-TPO-positiv sind, ist die Empfehlung angesichts des Risikos einer manifesten Hypothyreose stärker. Wird eine Behandlung nicht beschlossen, wird eine engmaschige Überwachung der Schilddrüsenfunktion (alle 4 Wochen in den ersten 20 Schwangerschaftswochen) empfohlen. Wenn Anti-TPO nicht positiv ist, wird die Behandlung einer subklinischen Hypothyreose derzeit nicht empfohlen. Es wurde vermutet, dass viele der oben genannten Empfehlungen zu einer unnötigen Behandlung führen könnten, da die TSH-Grenzwerte bei einigen ethnischen Gruppen zu restriktiv sein könnten; In bestimmten Fällen kann die Behandlung einer subklinischen Hypothyreose wenig Nutzen bringen.
Alternative Medizin
Die Wirksamkeit und Sicherheit der Verwendung chinesischer pflanzlicher Arzneimittel zur Behandlung von Hypothyreose ist nicht bekannt.
Epidemiologie
Schätzungen zufolge leiden weltweit etwa eine Milliarde Menschen an Jodmangel; Es ist jedoch nicht bekannt, wie oft dies zu einer Hypothyreose führt. In großen bevölkerungsbezogenen Studien in westlichen Ländern mit ausreichend Jod in der Nahrung haben 0,3–0,4% der Bevölkerung eine manifeste Hypothyreose. Ein größerer Anteil, 4,3–8,5 %, hat eine subklinische Hypothyreose. 80 % der Menschen mit subklinischer Hypothyreose haben einen TSH-Spiegel unter der 10 mIU/l-Marke, die als Behandlungsschwelle angesehen wird. Kinder mit subklinischer Hypothyreose kehren häufig zur normalen Schilddrüsenfunktion zurück, und ein kleiner Teil entwickelt eine manifeste Hypothyreose (vorhergesagt durch sich entwickelnde Antikörper- und TSH-Spiegel, das Vorliegen einer Zöliakie und das Vorliegen eines Kropfes).
Frauen entwickeln häufiger eine Hypothyreose als Männer. In populationsbasierten Studien hatten Frauen siebenmal häufiger als Männer TSH-Werte über 10 mU/l. 2–4% der Menschen mit subklinischer Hypothyreose entwickeln sich jedes Jahr zu einer manifesten Hypothyreose. Das Risiko ist bei Personen mit Antikörpern gegen Schilddrüsenperoxidase höher. Es wird geschätzt, dass etwa 2 % der Kinder von einer subklinischen Hypothyreose betroffen sind; bei Erwachsenen tritt eine subklinische Hypothyreose häufiger bei älteren Menschen und bei Kaukasiern auf . Es gibt eine viel höhere Rate von Schilddrüsenerkrankungen, von denen die häufigste Hypothyreose bei Personen mit Down- und Turner-Syndrom ist .
Sehr schwere Hypothyreose und Myxödem-Koma sind selten und treten schätzungsweise bei 0,22 pro Million Menschen pro Jahr auf. Die meisten Fälle treten bei Frauen über 60 Jahren auf, obwohl es in allen Altersgruppen vorkommen kann.
Die meisten Hypothyreose ist primärer Natur. Von einer zentralen/sekundären Hypothyreose sind 1:20.000 bis 1:80.000 der Bevölkerung betroffen, also etwa einer von tausend Menschen mit Hypothyreose.
Geschichte
Im Jahr 1811 entdeckte Bernard Courtois , dass Jod in Algen vorhanden war , und die Jodaufnahme wurde 1820 von Jean-Francois Coindet mit der Kropfgröße in Verbindung gebracht . Gaspard Adolphe Chatin schlug 1852 vor, dass der endemische Kropf das Ergebnis einer unzureichenden Jodaufnahme sei, und Eugen Baumann wies 1896 Jod im Schilddrüsengewebe nach.
Die ersten Fälle von Myxödem wurden Mitte des 19. Jahrhunderts (1870er Jahre) erkannt, aber seine Verbindung mit der Schilddrüse wurde erst in den 1880er Jahren entdeckt, als Myxödeme bei Menschen nach Entfernung der Schilddrüse (Thyreoidektomie) beobachtet wurden. Der Zusammenhang wurde im späten 19. Jahrhundert weiter bestätigt, als Menschen und Tiere, denen die Schilddrüse entfernt wurde, eine Verbesserung der Symptome durch die Transplantation von tierischem Schilddrüsengewebe zeigten. Die Schwere des Myxödems und das damit verbundene Mortalitäts- und Komplikationsrisiko weckten das Interesse an der Entdeckung wirksamer Behandlungen für Hypothyreose. Die Transplantation von Schilddrüsengewebe zeigte eine gewisse Wirksamkeit, jedoch traten Rezidive der Hypothyreose relativ häufig auf und erforderten manchmal mehrere wiederholte Transplantationen von Schilddrüsengewebe.
1891 führte der englische Arzt George Redmayne Murray den subkutan injizierten Schafsschilddrüsenextrakt ein, kurz darauf folgte eine orale Formulierung. Gereinigtes Thyroxin wurde 1914 eingeführt und in den 1930er Jahren wurde synthetisches Thyroxin verfügbar, obwohl getrockneter tierischer Schilddrüsenextrakt weit verbreitet blieb. Liothyronin wurde 1952 identifiziert.
Frühe Versuche einer titrierenden Therapie der Hypothyreose erwiesen sich als schwierig. Nachdem festgestellt wurde, dass eine Hypothyreose einen niedrigeren Grundumsatz verursacht , wurde dies Anfang des 20. Jahrhunderts (um 1915) als Marker für die Anpassung der Therapie verwendet. Ein niedriger Grundumsatz war jedoch bekanntermaßen unspezifisch, auch bei Mangelernährung vorhanden. Der erste Labortest, der bei der Beurteilung des Schilddrüsenstatus hilfreich war, war das Serumprotein-gebundene Jod, das um die 1950er Jahre in Gebrauch kam.
1971 wurde der Radioimmunoassay für das Schilddrüsen-stimulierende Hormon (TSH) entwickelt, der der spezifischste Marker zur Beurteilung des Schilddrüsenstatus bei Patienten war. Bei vielen Menschen, die aufgrund des Grundumsatzes, der Minimierung von Hypothyreose-Symptomen oder aufgrund von Serumprotein-gebundenem Jod behandelt wurden, wurde ein Überschuss an Schilddrüsenhormonen festgestellt. Im folgenden Jahr, 1972, wurde ein T3-Radioimmunoassay und 1974 ein T4-Radioimmunoassay entwickelt.
Andere Tiere

In der tierärztlichen Praxis sind Hunde die am häufigsten von Hypothyreose betroffene Spezies. Die meisten Fälle treten als Folge einer primären Hypothyreose auf, von der zwei Typen unterschieden werden: lymphozytäre Thyreoiditis, die wahrscheinlich immungetrieben ist und zu Zerstörung und Fibrose der Schilddrüse führt, und idiopathische Atrophie, die zum allmählichen Ersatz von die Drüse durch Fettgewebe. Oft kommt es zu Lethargie, Kälteintoleranz, Bewegungsunverträglichkeit und Gewichtszunahme. Darüber hinaus werden bei Hunden mit Hypothyreose Hautveränderungen und Fruchtbarkeitsprobleme sowie eine Reihe anderer Symptome beobachtet. Die Anzeichen eines Myxödems können bei Hunden beobachtet werden, wobei Hautfalten auf der Stirn hervortreten, und es treten Fälle von Myxödem-Koma auf. Die Diagnose kann durch eine Blutuntersuchung bestätigt werden, da allein der klinische Eindruck zu einer Überdiagnose führen kann. Lymphozytäre Thyreoiditis ist mit nachweisbaren Antikörpern gegen Thyreoglobulin verbunden , obwohl sie bei fortgeschrittener Erkrankung typischerweise nicht nachweisbar sind. Die Behandlung erfolgt mit Schilddrüsenhormonersatz.
Andere Arten, die weniger häufig betroffen sind, sind Katzen und Pferde sowie andere große Haustiere. Bei Katzen ist eine Hypothyreose normalerweise das Ergebnis einer anderen medizinischen Behandlung wie einer Operation oder Bestrahlung. Bei jungen Pferden wurde überwiegend in Westkanada über angeborene Hypothyreose berichtet , die mit der Ernährung der Mutter in Verbindung gebracht wurde.
Verweise
Externe Links
- Hypothyreose bei Curlie
- "Informationen zu Hypothyreose für Patienten" . Amerikanische Schilddrüsenvereinigung . Abgerufen 2017-03-25 .
- "UK Richtlinien für die Verwendung von Schilddrüsenfunktionstests" (PDF) . Die Association for Clinical Biochemistry, die British Thyroid Association und die British Thyroid Foundation. 2006 . Abgerufen 2013-12-25 .
- Alexander EK, Pearce EN, Brent GA, Brown RS, Chen H, Dosiou C, Grobman WA, Laurberg P, Lazarus JH, Mandel SJ, Peeters RP, Sullivan S (März 2017). "Leitlinien 2017 der American Thyroid Association für die Diagnose und Behandlung von Schilddrüsenerkrankungen während der Schwangerschaft und nach der Geburt" . Schilddrüse . 27 (3): 315–389. doi : 10.1089/thy.2016.0457 . PMC 3472679 . PMID 28056690 .
| Einstufung | |
|---|---|
| Externe Ressourcen |