Methylmalonazidämie - Methylmalonic acidemia
| Methylmalonazidämie | |
|---|---|
| Andere Namen | MMA |
 | |
| Methylmalonsäure | |
| Spezialität |
Endokrinologie |
Methylmalonazidämie , auch Methylmalonazidurie genannt , ist eine autosomal- rezessiv vererbte Stoffwechselerkrankung , die den normalen Aminosäurestoffwechsel stört. Es ist eine klassische Form der organischen Azidämie . Das Ergebnis dieser Erkrankung ist die Unfähigkeit, bestimmte Fette und Proteine richtig zu verdauen, was wiederum zu einer Ansammlung eines toxischen Methylmalonsäurespiegels im Blut führt.
Methylmalonazidämie geht auf mehrere Genotypen zurück , alle Formen der Erkrankung, die normalerweise in der frühen Neugeborenenperiode diagnostiziert werden und eine progressive Enzephalopathie und sekundäre Hyperammonämie aufweisen . Die Störung kann zum Tod führen, wenn sie nicht diagnostiziert oder nicht behandelt wird. Es wird geschätzt, dass diese Störung eine Häufigkeit von 1 von 48.000 Geburten hat, obwohl die hohe Sterblichkeitsrate bei diagnostizierten Fällen eine genaue Bestimmung erschwert. Methylmalonazidämien werden über ethnische Grenzen hinweg mit gleicher Häufigkeit gefunden.
Symptome und Anzeichen
Abhängig von den betroffenen Genen kann diese Erkrankung leichte bis lebensbedrohliche Symptome aufweisen.
- Schlaganfall
- Progressive Enzephalopathie
- Krampfanfall
- Nierenversagen
- Erbrechen
- Dehydration
- Gedeihstörungen und Entwicklungsverzögerungen
- Lethargie
- Wiederholte Hefeinfektionen
- Azidose
- Hepatomegalie
- Hypotonie
- Pankreatitis
- Atemstörung
Ursache
Genetik

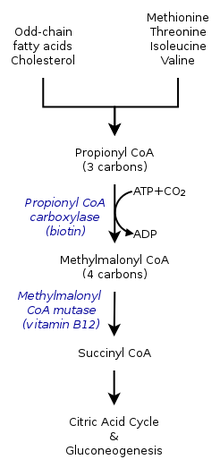
Die erblichen Formen der Methylmalonazidämie verursachen Defekte im Stoffwechselweg, bei dem Methylmalonyl-Coenzym A (CoA) durch das Enzym Methylmalonyl-CoA-Mutase in Succinyl -CoA umgewandelt wird.
Vitamin B 12 wird auch für die Umwandlung von Methylmalonyl-CoA in Succinyl-CoA benötigt. Mutationen , die zu Defekten an Vitamin B 12 Stoffwechsel oder in dessen Transport führen häufig bei der Entwicklung von Methylmalonazidämie.
Diese Störung hat ein autosomal-rezessives Vererbungsmuster, was bedeutet, dass sich das defekte Gen auf einem Autosom befindet und zwei Kopien des Gens – eine von jedem Elternteil – vererbt werden müssen, um von der Störung betroffen zu sein. Die Eltern eines Kindes mit einer autosomal-rezessiven Erkrankung sind Träger einer Kopie des defekten Gens, sind aber in der Regel nicht von der Erkrankung betroffen.
Nährwert
Obwohl nicht immer zusammen mit den vererbten Versionen gruppiert, kann ein schwerer Mangel an Vitamin B 12 auch zu einem Syndrom mit identischen Symptomen und Behandlungen wie die genetischen Methylmalonazidämien führen. Methylmalonyl-CoA benötigt Vitamin B 12 zur Bildung von Succinyl-CoA. Wenn die Menge an B 12 für die Umwandlung des Cofaktors Methylmalonyl-CoA in Succinyl-CoA nicht ausreicht, führt die Ansammlung von ungenutztem Methylmalonyl-CoA schließlich zu Methylmalonazidämie. Diese Diagnose wird häufig als ein Indikator für Vitamin B verwendet 12 - Mangel in Serum .
Mechanismus
Pathophysiologie
Bei Methylmalonazidämie ist der Körper nicht in der Lage, die Aminosäuren Methionin , Threonin , Isoleucin und Valin abzubauen ; Dadurch reichert sich Methylmalonsäure im Blut und Gewebe an. Denjenigen, die von dieser Störung betroffen sind, fehlen entweder funktionelle Kopien oder ausreichende Spiegel eines oder mehrerer der folgenden Enzyme: Methylmalonyl-CoA-Mutase , Methylmalonyl-CoA-Epimerase oder diejenigen, die an der Adenosylcobalamin- Synthese beteiligt sind.
Methylmalonyl-CoA-Mutase
Es wird geschätzt, dass bis zu 60 % der Fälle auf ein mutiertes MUT- Gen zurückzuführen sind, das für das Protein Methylmalonyl-CoA-Mutase kodiert. Dieses Enzym ist für die Verdauung von potenziell toxischen Derivaten des Abbaus der oben genannten Aminosäuren und Fette, hauptsächlich Cholesterin , verantwortlich, insbesondere wandelt dieses Enzym Methylmalonyl-CoA in Succinyl-CoA um. Ohne dieses Enzym hat der Körper keine Möglichkeit, Methylmalonsäure und verwandte Verbindungen zu neutralisieren oder zu entfernen. Die Wirkung dieses Enzyms kann auch durch Mutationen in den MMAA- , MMAB- und MMADHC- Genen lahmgelegt werden, von denen jedes ein Protein kodiert, das für die normale Funktion der Methylmalonyl-CoA-Mutase erforderlich ist.
Methylmalonyl-CoA-Epimerase
Mutationen im MCEE- Gen, das für das Methylmalonyl-CoA-Epimerase-Protein, auch als Methylmalonyl-Racemase bezeichnet, kodiert, verursachen eine viel mildere Form der Erkrankung als die verwandte Methylmalonyl-CoA-Mutase-Variante. Wie die Mutase funktioniert auch die Epimerase beim Abbau derselben Substanzen, jedoch in deutlich geringerem Maße als die Mutase. Die phänotypischen Unterschiede, die durch einen Mangel der Epimerase im Gegensatz zur Mutase verursacht werden, sind so gering, dass innerhalb der medizinischen Gemeinschaft diskutiert wird, ob dieser genetische Mangel als Krankheit oder klinisches Syndrom angesehen werden kann oder nicht.
Adenosylcobalamin
Diese Form von Cobalamin, auch als Vitamin B 12 bekannt, ist ein erforderlicher Cofaktor der Methylmalonyl-CoA-Mutase. Selbst mit einer funktionellen Version des Enzyms auf physiologisch normalen Niveaus kann die Mutase nicht funktionieren , wenn B 12 nicht in diese aktive Form umgewandelt werden kann.
Fortschreiten
Obwohl es keine unterschiedlichen Stadien der Krankheit gibt, ist die Methylmalonazidämie eine fortschreitende Erkrankung; die Symptome dieser Erkrankung werden mit steigender Methylmalonsäure-Konzentration verstärkt. Wenn die auslösenden Proteine und Fette nicht aus der Nahrung entfernt werden, kann diese Ansammlung zu irreparablen Nieren- oder Leberschäden und schließlich zum Tod führen.
Diagnose
Eine der, wenn nicht sogar die häufigste Form der organischen Azidämie, ist die Methylmalonazidämie, die bei der Geburt nicht erkennbar ist, da die Symptome normalerweise erst auftreten, wenn dem Säugling Proteine zur Nahrung hinzugefügt werden. Aus diesem Grund manifestieren sich die Symptome in der Regel jederzeit innerhalb des ersten Lebensjahres. Aufgrund der Schwere und Geschwindigkeit, mit der diese Erkrankung bei Nichtdiagnose Komplikationen verursachen kann, wird häufig ein Screening auf Methylmalonazidämie in die Neugeborenen-Screening-Untersuchung aufgenommen.
Aufgrund der Unfähigkeit, Aminosäuren richtig abzubauen, findet sich das Nebenprodukt der Eiweißverdauung, die Verbindung Methylmalonsäure, in überproportionaler Konzentration im Blut und Urin der Betroffenen. Diese abnormalen Werte werden als die wichtigsten diagnostischen Kriterien für die Diagnose der Störung verwendet. Diese Störung wird typischerweise durch eine Urinanalyse oder ein Blutbild bestimmt . Das Vorliegen einer Methylmalonazidämie kann auch durch eine CT- oder MRT-Untersuchung oder einen Ammoniaktest vermutet werden, jedoch sind diese Tests keineswegs spezifisch und erfordern eine klinische und metabolische/Korrelation. Erhöhte Konzentrationen von Ammoniak , Glycin und Ketonkörpern können auch im Blut und Urin vorhanden sein.
Typen
Methylmalonazidämie hat unterschiedliche Diagnosen, Behandlungserfordernisse und Prognosen, die durch die spezifische genetische Mutation bestimmt werden, die die erbliche Form der Erkrankung verursacht. Die folgenden sind die bekannten Genotypen, die für Methylmalonazidämie verantwortlich sind:
| OMIM | Name | Gen |
|---|---|---|
| 251100 | cblA-Typ | MMAA |
| 251110 | cblB-Typ | MMAB |
| 277400 | cblC-Typ | MMACHC |
| 277410 | cblD-typ | MMADHC |
| 277380 | cblF-Typ | LMBRD1 |
| 251000 | Mut-Typ | MUT |
Der mut-Typ kann weiter in mut0- und mut-Subtypen unterteilt werden, wobei mut0 durch ein vollständiges Fehlen der Methylmalonyl-CoA-Mutase und schwerere Symptome und mut- durch eine verringerte Menge an Mutase-Aktivität gekennzeichnet ist.
Es wurde festgestellt, dass Mut-, cblB- und cblA-Versionen von Methylmalonazidämie auf Cobalamin ansprechen. Mut0 ist eine nicht reagierende Variante.
Behandlung
Nahrungsergänzungsmittel
Die Behandlung aller Formen dieser Erkrankung beruht in erster Linie auf einer eiweißarmen Ernährung und je nach Erkrankungsvariante mit verschiedenen Nahrungsergänzungsmitteln. Alle Varianten sprechen auf das Levo-Isomer von Carnitin an, da der unsachgemäße Abbau der betroffenen Stoffe zu einem Carnitinmangel führt. Das Carnitin hilft auch bei der Entfernung von Acyl-CoA, das bei eiweißarmen Diäten üblich ist, indem es in Acyl-Carnitin umgewandelt wird, das mit dem Urin ausgeschieden werden kann. Obwohl nicht alle Formen der Methylmalonyl-Azidämie auf Cobalamin ansprechen, werden Cyanocobalamin-Ergänzungen häufig in der Erstlinienbehandlung dieser Erkrankung eingesetzt. Wenn sich herausstellt, dass die Person sowohl auf Cobalamin- als auch auf Carnitin-Ergänzungen anspricht, können sie möglicherweise Substanzen aufnehmen, die geringe Mengen der problematischen Aminosäuren Isoleucin, Threonin, Methionin und Valin enthalten, ohne einen Angriff zu verursachen.
Chirurgische
Eine extremere Behandlung umfasst eine Nieren- oder Lebertransplantation von einem Spender ohne die Erkrankung. Die fremden Organe werden eine funktionelle Version der defekten Enzyme produzieren und die Methylmalonsäure verdauen, jedoch sind natürlich alle Nachteile der Organtransplantation in dieser Situation anwendbar. Es gibt Hinweise darauf, dass das zentrale Nervensystem Methylmalonyl-CoA in einem vom Rest des Körpers isolierten System metabolisieren kann. Wenn dies der Fall ist, kann die Transplantation die neurologischen Wirkungen von Methylmalonsäure vor der Transplantation möglicherweise nicht rückgängig machen oder eine weitere Schädigung des Gehirns durch fortgesetzten Aufbau verhindern.
Prognose
Die Prognose hängt von der Schwere der Erkrankung und dem Ansprechen der Person auf die Behandlung ab. Die Prognose ist bei Patienten mit Cobalamin-responsiven Varianten typischerweise besser und bei Patienten, die an nicht Cobalamin-responsiven Varianten leiden, nicht vielversprechend. Leichtere Varianten treten in der Bevölkerung häufiger auf als schwerere. Selbst mit einer Ernährungsumstellung und kontinuierlicher medizinischer Versorgung ist es möglicherweise nicht möglich, neurologische Schäden bei Patienten mit einer nicht ansprechenden Azidämie zu verhindern. Ohne angemessene Behandlung oder Diagnose ist es nicht ungewöhnlich, dass der erste Säureangriff tödlich verläuft.
Trotz dieser Herausforderungen hat sich die Behandlung und das Verständnis der Erkrankung seit ihrer ersten Identifizierung im Jahr 1967 bis zu einem Punkt verbessert, an dem es selbst für Menschen mit nicht ansprechenden Formen der Methylmalonazidämie nicht ungewöhnlich ist, das Erwachsenenalter zu erreichen und sogar Kinder zu tragen und zur Welt zu bringen sicher.
Forschung
Nosologische Geschichte
MMA wurde erstmals von Oberholzer et al. im Jahr 1967.
Neurologische Effekte
Dass MMA katastrophale Auswirkungen auf das Nervensystem haben kann, wird seit langem berichtet; der Mechanismus, durch den dies geschieht, wurde jedoch nie bestimmt. Veröffentlicht am 15. Juni 2015, Forschung zu den Auswirkungen von Methylmalonsäure auf Neuronen, die aus fötalen Ratten in einer In-vitro-Umgebung isoliert wurden, unter Verwendung einer Kontrollgruppe von Neuronen, die mit einer alternativen Säure mit ähnlichem pH-Wert behandelt wurden . Diese Tests haben gezeigt, dass Methylmalonsäure eine Verringerung der Zellgröße und eine Erhöhung der Zellapoptoserate in einer konzentrationsabhängigen Weise verursacht, wobei bei höheren Konzentrationen extremere Wirkungen beobachtet werden. Darüber hinaus hat die Mikroarray-Analyse dieser behandelten Neuronen auch darauf hingewiesen, dass Methylmalonsäure auf epigenetischer Ebene die Transkriptionsrate von 564 Genen verändert, insbesondere einschließlich derjenigen, die an den Apoptose-, p53- und MAPK-Signalwegen beteiligt sind.
Mitochondriale Dysfunktion
Da die Umwandlung von Methylmalonyl-CoA zu Succinyl-CoA innerhalb der Mitochondrien stattfindet , wird seit langem eine mitochondriale Dysfunktion als Folge einer verminderten Elektronentransportkettenfunktion als Merkmal bei MMA vermutet. Neuere Forschungen haben ergeben, dass die Mitochondrien von Ratten, die von der Störung betroffen sind, in Rattenmodellen eine ungewöhnliche Größe erreichen, die als Megamitochondrien bezeichnet wird. Diese Megamitochondrien scheinen auch deformierte innere Strukturen und einen Verlust an Elektronenreichtum in ihrer inneren Matrix aufzuweisen . Diese Megamitochondrien zeigten auch Anzeichen einer verminderten Funktion der Atmungskette, insbesondere im Atmungskomplex IV, der nur mit einer Effizienz von etwa 50% funktionierte. Ähnliche Veränderungen wurden in den Mitochondrien einer Leberprobe festgestellt, die während der Transplantation einem 5-jährigen Jungen mit MMA entnommen wurde.
Gutartiger Mut-Phänotyp
Jüngste Fallstudien bei mehreren Patienten, die nicht ansprechendes mut0-MMA mit einer spezifischen Mutation, die als p.P86L bezeichnet wird, präsentieren, haben die Möglichkeit einer weiteren Unterteilung in mut-Typ-MMA nahegelegt. Obwohl derzeit unklar ist, ob dies auf die spezifische Mutation oder die frühzeitige Erkennung und Behandlung zurückzuführen ist, schienen diese Personen trotz vollständiger Nichtreaktion auf Cobalamin-Ergänzungen eine weitgehend gutartige und nahezu vollständig asymptomatische Version von MMA zu entwickeln. Trotz durchgängig erhöhter Methylmalonsäure im Blut und Urin zeigten sich diese Personen weitgehend entwicklungsnormal.
Bemerkenswerte Fälle
- Bei Ryan Stallings, einem Säugling aus St. Louis, wurde 1989 fälschlicherweise eine Ethylenglykol-Vergiftung anstelle von MMA diagnostiziert , was zu einer rechtswidrigen Verurteilung wegen Mordes und einer lebenslangen Haftstrafe für seine Mutter Patricia Stallings führte .
Siehe auch
Anmerkungen
Verweise
Weiterlesen
- GeneReviews-Artikel über Methylmalonazidämie
- GeneReviews-Artikel über Störungen des intrazellulären Cobalamin-Stoffwechsels
Externe Links
| Einstufung | |
|---|---|
| Externe Ressourcen |