Renin-Angiotensin-System - Renin–angiotensin system
Das Renin-Angiotensin - System ( RAS ), oder Renin-Angiotensin-Aldosteron - System ( RAAS ) ist ein Hormonsystem , dass reguliert den Blutdruck und die Flüssigkeit und Elektrolytbilanz, sowie systemischen Gefäßwiderstand .
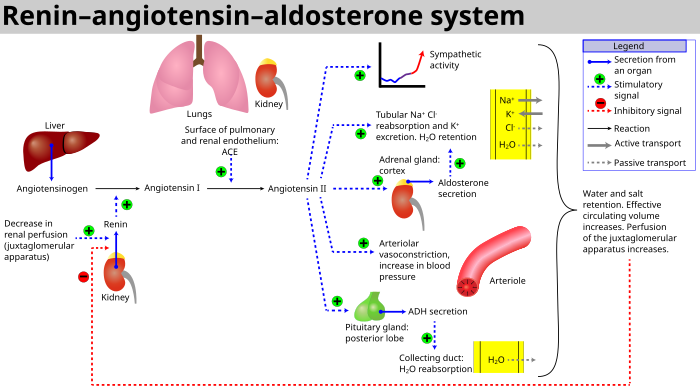
Wenn die Nierendurchblutung eingeschränkt ist, wandeln juxtaglomeruläre Zellen in den Nieren die Vorstufe Prorenin (bereits im Blut vorhanden) in Renin um und geben es direkt in den Kreislauf ab . Plasma - Renin führt dann die Umwandlung von aus Angiotensinogen , durch die freigesetzte Leber , Angiotensin I . Angiotensin I wird anschließend durch das Angiotensin-Converting-Enzym (ACE) auf der Oberfläche von Gefäßendothelzellen, vorwiegend der Lunge, in Angiotensin II umgewandelt . Angiotensin II ist ein starkes vasokonstriktives Peptid, das eine Verengung der Blutgefäße bewirkt, was zu einem erhöhten Blutdruck führt. Angiotensin II stimuliert auch die Sekretion des Hormons Aldosteron aus der Nebennierenrinde . Aldosteron bewirkt, dass die Nierentubuli die Rückresorption von Natrium erhöhen, was zur Folge hat, dass Wasser in das Blut resorbiert wird, während gleichzeitig Kalium ausgeschieden wird (um das Elektrolytgleichgewicht aufrechtzuerhalten ). Dadurch erhöht sich das Volumen der extrazellulären Flüssigkeit im Körper, was auch den Blutdruck erhöht.
Wenn das RAS ungewöhnlich aktiv ist, ist der Blutdruck zu hoch. Es gibt verschiedene Arten von Medikamenten, darunter ACE-Hemmer , ARBs und Renin-Hemmer , die verschiedene Schritte in diesem System unterbrechen, um den Blutdruck zu verbessern. Diese Medikamente sind eine der wichtigsten Methoden zur Kontrolle von Bluthochdruck , Herzinsuffizienz , Nierenversagen und schädlichen Auswirkungen von Diabetes .
Aktivierung
Das System kann aktiviert werden, wenn ein Blutvolumenverlust oder ein Blutdruckabfall auftritt (z. B. bei Blutung oder Dehydratation ). Dieser Druckverlust wird durch Barorezeptoren in der Halsschlagader interpretiert . Es kann auch durch eine Verringerung der Filtrat- Natriumchlorid- (NaCl)-Konzentration oder eine verringerte Filtratflussrate aktiviert werden, die die Makula densa stimuliert , den juxtaglomerulären Zellen zu signalisieren , Renin freizusetzen.
- Wenn die Durchblutung des juxtaglomerulären Apparats in der Macula densa der Niere abnimmt, dann setzen die juxtaglomerulären Zellen (Körnerzellen, modifizierte Perizyten in der glomerulären Kapillare) das Enzym Renin frei .
- Renin spaltet ein Decapeptid von Angiotensinogen , einem globulären Protein, ab . Das Decapeptid ist als Angiotensin I bekannt .
- Angiotensin I wird dann durch das Angiotensin-Converting-Enzym (ACE) in ein Oktapeptid , Angiotensin II, umgewandelt, von dem man annimmt, dass es hauptsächlich in Endothelzellen der Kapillaren im ganzen Körper, in der Lunge und in den Epithelzellen der Nieren vorkommt. Eine Studie aus dem Jahr 1992 fand ACE in allen Endothelzellen der Blutgefäße.
- Angiotensin II ist das wichtigste bioaktive Produkt des Renin-Angiotensin-Systems. Es bindet an Rezeptoren in intraglomerulären Mesangialzellen , wodurch sich diese Zellen zusammen mit den sie umgebenden Blutgefäßen zusammenziehen und Aldosteron aus der Zona glomerulosa in der Nebennierenrinde freigesetzt wird . Angiotensin II wirkt als endokrines , autokrines / parakrines und intrakrines Hormon.
Herz-Kreislauf-Effekte
Angiotensin I kann eine geringe Aktivität aufweisen, aber Angiotensin II ist das wichtigste bioaktive Produkt. Angiotensin II hat verschiedene Auswirkungen auf den Körper:
- Im ganzen Körper ist Angiotensin II ein potenter Vasokonstriktor der Arteriolen .
- In den Nieren verengt Angiotensin II die glomerulären Arteriolen und hat eine stärkere Wirkung auf efferente Arteriolen als auf afferente. Wie bei den meisten anderen Kapillarbetten im Körper erhöht die Verengung afferenter Arteriolen den arteriolaren Widerstand, erhöht den systemischen arteriellen Blutdruck und verringert den Blutfluss. Die Nieren müssen jedoch trotz dieses Abfalls des Blutflusses weiterhin genügend Blut filtern, was Mechanismen erfordert, um den glomerulären Blutdruck hoch zu halten. Zu diesem Zweck verengt Angiotensin II efferente Arteriolen, was dazu führt, dass sich Blut im Glomerulus ansammelt und den glomerulären Druck erhöht. Die glomeruläre Filtrationsrate (GFR) wird somit aufrechterhalten und die Blutfiltration kann trotz verringerter Nierendurchblutung insgesamt fortgesetzt werden. Da die Filtrationsfraktion, das Verhältnis der glomerulären Filtrationsrate (GFR) zum renalen Plasmafluss (RPF), zugenommen hat, befindet sich in den stromabwärts gelegenen peritubulären Kapillaren weniger Plasmaflüssigkeit. Dies führt wiederum zu einem verringerten hydrostatischen Druck und einem erhöhten onkotischen Druck (aufgrund ungefilterter Plasmaproteine ) in den peritubulären Kapillaren. Die Wirkung eines verringerten hydrostatischen Drucks und eines erhöhten onkotischen Drucks in den peritubulären Kapillaren wird eine erhöhte Rückresorption von tubulärer Flüssigkeit erleichtern.
- Angiotensin II verringert den medullären Blutfluss durch die Vasa recta . Dadurch wird die Auswaschung von NaCl und Harnstoff in den Markraum der Niere verringert . Somit erleichtern höhere Konzentrationen von NaCl und Harnstoff in der Medulla eine erhöhte Absorption von tubulärer Flüssigkeit. Darüber hinaus erhöht eine erhöhte Rückresorption von Flüssigkeit in die Medulla die passive Rückresorption von Natrium entlang des dicken aufsteigenden Schenkels der Henle-Schleife .
- Angiotensin II stimuliert Na+
/ H+
Austauscher auf den apikalen Membranen (gegenüber dem Tubuluslumen) von Zellen im proximalen Tubulus und im dicken aufsteigenden Schenkel der Henle-Schleife zusätzlich zu Na addition+
Kanäle in den Sammelkanälen. Dies führt letztendlich zu einer erhöhten Natriumresorption. - Angiotensin II stimuliert die Hypertrophie der Nierentubuluszellen, was zu einer weiteren Natriumresorption führt.
- In der Nebennierenrinde bewirkt Angiotensin II die Freisetzung von Aldosteron . Aldosteron wirkt auf die Tubuli (z. B. die distalen gewundenen Tubuli und die kortikalen Sammelrohre ) in den Nieren, wodurch diese mehr Natrium und Wasser aus dem Urin aufnehmen. Dies erhöht das Blutvolumen und erhöht daher den Blutdruck. Im Gegenzug für die Reabsorption von Natrium an Blut wird Kalium in die Tubuli ausgeschieden, wird Teil des Urins und wird ausgeschieden.
- Angiotensin II bewirkt die Freisetzung von antidiuretischem Hormon (ADH), auch Vasopressin genannt – ADH wird im Hypothalamus gebildet und vom Hypophysenhinterlappen freigesetzt . Wie der Name schon sagt, weist es auch gefäßverengende Eigenschaften auf, aber seine Hauptwirkung besteht darin, die Rückresorption von Wasser in den Nieren zu stimulieren. ADH wirkt auch auf das zentrale Nervensystem , um den Appetit einer Person auf Salz zu steigern und das Durstgefühl zu stimulieren .
Diese Effekte wirken direkt zusammen, um den Blutdruck zu erhöhen, und werden durch das atriale natriuretische Peptid (ANP) entgegengewirkt.
Lokale Renin-Angiotensin-Systeme
Lokal exprimierte Renin-Angiotensin-Systeme wurden in einer Reihe von Geweben gefunden, einschließlich Nieren , Nebennieren , Herz , Gefäßsystem und Nervensystem , und haben eine Vielzahl von Funktionen, einschließlich lokaler kardiovaskulärer Regulation , in Verbindung oder unabhängig vom systemischen Renin –Angiotensin-System sowie nicht-kardiovaskuläre Funktionen. Außerhalb der Nieren wird Renin überwiegend aus dem Kreislauf aufgenommen, kann aber in einigen Geweben lokal sezerniert werden; sein Vorläufer Prorenin wird in Geweben stark exprimiert und mehr als die Hälfte des zirkulierenden Prorenins ist extrarenalen Ursprungs, seine physiologische Rolle neben der Funktion als Vorläufer von Renin ist jedoch noch unklar. Außerhalb der Leber wird Angiotensinogen aus dem Kreislauf aufgenommen oder in einigen Geweben lokal exprimiert; mit Renin bilden sie Angiotensin I, und lokal exprimiertes Angiotensin-Converting-Enzym , Chymase oder andere Enzyme können es in Angiotensin II umwandeln. Dieser Prozess kann intrazellulär oder interstitiell sein.
In den Nebennieren ist es wahrscheinlich an der parakrinen Regulation der Aldosteronsekretion beteiligt ; im Herzen und im Gefäßsystem kann es am Umbau oder am Gefäßtonus beteiligt sein; und im Gehirn , wo es weitgehend unabhängig vom Kreislauf-RAS ist, kann es an der lokalen Blutdruckregulation beteiligt sein. Darüber hinaus können sowohl das zentrale als auch das periphere Nervensystem Angiotensin für die sympathische Neurotransmission verwenden. Weitere Ausdrucksorte sind das Fortpflanzungssystem, die Haut und die Verdauungsorgane. Medikamente, die auf das systemische System abzielen, können die Expression dieser lokalen Systeme positiv oder negativ beeinflussen.
Fötales Renin-Angiotensin-System
Beim Fötus ist das Renin-Angiotensin-System überwiegend ein Natrium-verlierendes System, da Angiotensin II wenig oder keinen Einfluss auf den Aldosteronspiegel hat. Der Reninspiegel ist beim Fötus hoch, während der Angiotensin-II-Spiegel deutlich niedriger ist; Dies ist auf den eingeschränkten Lungenblutfluss zurückzuführen, der verhindert, dass ACE (das hauptsächlich im Lungenkreislauf vorkommt) seine maximale Wirkung entfalten kann.
Klinische Bedeutung
- ACE-Hemmer des Angiotensin-Converting-Enzyms werden häufig verwendet, um die Bildung des stärkeren Angiotensin II zu reduzieren. Captopril ist ein Beispiel für einen ACE-Hemmer. ACE spaltet eine Reihe anderer Peptide und ist in dieser Eigenschaft ein wichtiger Regulator des Kinin-Kallikrein-Systems , da eine solche Blockierung von ACE zu Nebenwirkungen führen kann.
- Angiotensin-II-Rezeptor-Antagonisten , auch bekannt als Angiotensin-Rezeptor-Blocker, können verwendet werden, um zu verhindern, dass Angiotensin II auf seine Rezeptoren einwirkt .
- Direkte Reninhemmer können auch bei Bluthochdruck eingesetzt werden. Die Medikamente, die Renin hemmen, sind Aliskiren und das Prüfpräparat Remikiren .
- Impfstoffe gegen Angiotensin II, beispielsweise CYT006-AngQb , wurden untersucht.
Siehe auch
Verweise
- Banic A, Sigurdsson GH, Wheatley AM (1993). „Einfluss des Alters auf die kardiovaskuläre Reaktion bei abgestufter Blutung bei anästhesierten Ratten“. Res Exp Med (Berl) . 193 (5): 315–21. doi : 10.1007/BF02576239 . PMID 8278677 .
Externe Links
- Renin-Angiotensin+System der US National Library of Medicine Medical Subject Headings (MeSH)