Tuberkulose-Diagnose - Tuberculosis diagnosis
| Tuberkulose-Diagnose | |
|---|---|

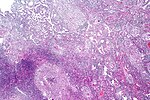
M. tuberculosis ( rot gefärbt ) im Auswurf
| |
| Zweck | diagnostiziert durch das Auffinden von Mycobacterium tuberculosis |
Tuberkulose wird diagnostiziert, indem man Mycobacterium tuberculosis- Bakterien in einer klinischen Probe des Patienten findet. Während andere Untersuchungen stark auf Tuberkulose als Diagnose hindeuten, können sie diese nicht bestätigen.
Eine vollständige medizinische Untersuchung auf Tuberkulose (TB) muss eine Anamnese, eine körperliche Untersuchung, eine Röntgenaufnahme des Brustkorbs und eine mikrobiologische Untersuchung (von Sputum oder einer anderen geeigneten Probe) umfassen. Es kann auch einen Tuberkulin-Hauttest , andere Scans und Röntgenaufnahmen sowie eine chirurgische Biopsie umfassen.
Krankengeschichte
Die Anamnese umfasst die Erfassung der Symptome der pulmonalen TB: produktiver , längerer Husten von drei oder mehr Wochen, Brustschmerzen und Hämoptyse . Zu den systemischen Symptomen zählen leichtes remittierendes Fieber, Schüttelfrost, Nachtschweiß, Appetitverlust, Gewichtsverlust, leichte Ermüdbarkeit und die Produktion von Auswurf, der zunächst schleimig beginnt, sich aber zu eitrig ändert . Andere Teile der Anamnese umfassen eine frühere Tuberkulose-Exposition, -Infektion oder -Erkrankung und Erkrankungen, die das Risiko für eine Tuberkulose-Erkrankung erhöhen, wie z. B. eine HIV-Infektion. Je nach Art der untersuchten Patientenpopulation können nur 20 % oder sogar 75 % der Fälle von Lungentuberkulose ohne Symptome verlaufen.
Eine Tuberkulose sollte vermutet werden, wenn eine Lungenentzündungs-ähnliche Erkrankung länger als drei Wochen andauert oder wenn eine Atemwegserkrankung bei einem ansonsten gesunden Menschen nicht auf regelmäßige Antibiotika anspricht.
Körperliche Untersuchung
Eine körperliche Untersuchung wird durchgeführt, um den allgemeinen Gesundheitszustand des Patienten zu beurteilen. Es kann nicht verwendet werden, um TB zu bestätigen oder auszuschließen. Bestimmte Befunde deuten jedoch auf TB hin. Beispielsweise können Blut im Auswurf, erheblicher Gewichtsverlust und durchnässender Nachtschweiß auf TB zurückzuführen sein.
Mikrobiologische Studien
 In dieser Kultur bilden sich deutliche Cluster von farblosen Mycobacterium tuberculosis .
| |
| Gramm | + |
|---|---|
| Form | Stangen |
Eine definitive Diagnose von Tuberkulose kann nur durch Kultivieren von Mycobacterium tuberculosis- Organismen aus einer dem Patienten entnommenen Probe (meistens Sputum , kann aber auch Eiter, Liquor , biopsiertes Gewebe usw. umfassen) gestellt werden. Eine nicht kulturell gestellte Diagnose darf nur als „wahrscheinlich“ oder „vermutet“ eingestuft werden. Für eine Diagnose, die die Möglichkeit einer Tuberkulose-Infektion negiert, erfordern die meisten Protokolle, dass zwei separate Kulturen beide negativ getestet werden.
Sputum
Bei säurefesten Bazillen sollten Sputumabstriche und -kulturen durchgeführt werden, wenn der Patient Sputum produziert. Die bevorzugte Methode hierfür ist die Fluoreszenzmikroskopie ( Auramin-Rhodamin-Färbung ), die empfindlicher ist als die konventionelle Ziehl-Neelsen-Färbung . In Fällen, in denen keine spontane Sputumproduktion auftritt, kann eine Probe induziert werden, normalerweise durch Inhalation einer vernebelten Kochsalzlösung oder Kochsalzlösung mit Bronchodilatatorlösung. Eine vergleichende Studie ergab, dass das Induzieren von drei Sputumproben empfindlicher ist als drei Magenspülungen.
Alternative Probenahme
Bei Patienten, die keine Sputumprobe produzieren können, umfassen übliche alternative Probenquellen für die Diagnose von Lungentuberkulose Magenspülungen , Kehlkopfabstriche , Bronchoskopie (mit bronchoalveolärer Lavage, Bronchialspülungen und/oder transbronchiale Biopsie ) und Feinnadelaspiration (transtracheal oder transbronchial). In einigen Fällen ist eine invasivere Technik erforderlich, einschließlich einer Gewebebiopsie während der Mediastinoskopie oder Thorakoskopie .
PCR
Auch andere Mykobakterien sind säurefest. Ist der Abstrich positiv, können PCR- oder Gensondentests M. tuberculosis von anderen Mykobakterien unterscheiden. Auch bei negativem Sputumabstrich ist an eine Tuberkulose zu denken und wird erst nach negativen Kulturen ausgeschlossen.
Sonstiges
Es gibt viele Arten von Kulturen. Traditionell haben Kulturen die Medien Löwenstein-Jensen (LJ), Kirchner oder Middlebrook (7H9, 7H10 und 7H11) verwendet. Eine Kultur des AFB kann die verschiedenen Formen von Mykobakterien unterscheiden, obwohl die Ergebnisse daraus vier bis acht Wochen für eine schlüssige Antwort benötigen können. Zu den neuen, schnelleren automatisierten Systemen gehören MB/BacT, BACTEC 9000, VersaTREK und das Mycobacterial Growth Indicator Tube (MGIT). Die mikroskopische Beobachtung Wirkstoffansprechverhaltens Assay Kultur kann eine schnellere und genauere Methode.
Lungentuberkulose, gekennzeichnet durch granulomatöse Entzündung mit nekrotisierenden epitheloiden Granulomen. Ansicht mit geringer Leistung. H&E-Fleck .
Lungentuberkulose mit nekrotisierenden Granulomen, H&E-Färbung .
Lungentuberkulose mit nekrotisierenden Granulomen, High-Power-Ansicht, H&E-Färbung .
Radiographie
Thoraxröntgen und CT


Bei aktiver pulmonaler Tuberkulose werden häufig Infiltrate oder Verdichtungen und/oder Hohlräume in der oberen Lunge mit oder ohne mediastinale oder hiläre Lymphadenopathie oder Pleuraergüsse (Tuberkulose) beobachtet. Läsionen können jedoch überall in der Lunge auftreten. Bei der disseminierten TB ist ein Muster vieler winziger Knötchen in den Lungenfeldern üblich - die sogenannte miliare TB. Bei HIV und anderen immunsupprimierten Personen kann jede Anomalie auf TB hinweisen oder die Röntgenaufnahme des Brustkorbs kann sogar völlig normal erscheinen.
Anomalien auf Röntgenaufnahmen des Thorax können auf TB hinweisen, sind aber nicht unbedingt diagnostisch. Röntgenaufnahmen des Brustkorbs können jedoch verwendet werden, um die Möglichkeit einer Lungentuberkulose bei einer Person auszuschließen, die eine positive Reaktion auf den Tuberkulin-Hauttest und keine Symptome der Krankheit zeigt.
Kavitation oder Konsolidierung der Spitzen der oberen Lungenlappen oder das Baum-in-Knospe-Zeichen können auf dem Thorax-Röntgenbild eines betroffenen Patienten sichtbar sein. Das Baum-in-Knospe-Zeichen kann auf den Thorax-CTs einiger Tuberkulosepatienten erscheinen, ist aber nicht spezifisch für Tuberkulose.
FDG-PET/CT
Die FDG-PET/CT kann bei Patienten mit bestätigter oder vermuteter TB mehrere nützliche Rollen spielen. Zu diesen Aufgaben gehören die Erkennung aktiver TB-Läsionen, die Beurteilung der Krankheitsaktivität, die Unterscheidung zwischen aktiver und latenter Krankheit, die Beurteilung des Krankheitsausmaßes (Staging), die Überwachung des Ansprechens auf die Behandlung und die Identifizierung potenzieller Biopsieziele.
Abreugraphie
Eine Variante des Thorax-Röntgens, die Abreugraphie (nach dem Namen ihres Erfinders, Dr. Manuel Dias de Abreu ), war ein kleines Röntgenbild, auch Miniatur-Massenradiographie (MMR) oder Miniatur-Thorax-Röntgenaufnahme genannt. Obwohl seine Auflösung begrenzt ist (ermöglicht beispielsweise keine Diagnose von Lungenkrebs ), ist es für die Diagnose von Tuberkulose ausreichend genau.
MMR ist viel billiger als herkömmliches Röntgen und wurde in den 1950er Jahren in einigen Ländern schnell angenommen und in großem Umfang eingesetzt. In Brasilien und Japan beispielsweise traten Gesetze zur Tuberkuloseprävention in Kraft, die ca. 60% der Bevölkerung müssen sich einem MMR-Screening unterziehen.
Das Verfahren geriet in Ungnade, da die Tuberkulose-Inzidenz dramatisch zurückging, wird aber in bestimmten Situationen, wie zum Beispiel beim Screening von Gefangenen und Einwanderungsbewerbern , immer noch angewendet .
Immunologischer Test
ALS-Test
Antikörper aus Lymphozyten-Sekretion oder Antikörper im Lymphozyten-Überstand oder ALS-Assay ist ein immunologischer Assay zum Nachweis aktiver Krankheiten wie Tuberkulose, Cholera, Typhus usw. In letzter Zeit nickt der ALS-Assay der wissenschaftlichen Gemeinschaft zu, da er schnell zur Diagnose von Tuberkulose verwendet wird. Das Prinzip basiert auf der Sekretion von Antikörpern aus in vivo aktivierten Plasma-B-Zellen, die sich für einen kurzen Zeitraum im Blutkreislauf als Reaktion auf TB-Antigene während einer aktiven TB-Infektion befinden, und nicht auf einer latenten TB-Infektion.
Transdermales Pflaster
Ein ähnlicher Ansatz für den ALS-Assay. Das transdermale Pflaster ist ein vorgeschlagenes Verfahren zum Nachweis von aktiver M. tuberculosis, die in den Blutgefäßen des Patienten zirkuliert. Dieses Hautpflaster enthält Antikörper, die das sezernierte bakterielle Protein MPB-64 erkennen, das durch die Blutkapillaren der Haut wandert und eine immunologische Reaktion hervorruft. Wenn das Pflaster dieses sezernierte bakterielle Protein erkennt, wird die umgebende Haut gerötet.
Tuberkulin-Hauttest
Es stehen zwei Tests zur Verfügung: der Mantoux- und der Heaf-Test.
Mantoux-Hauttest
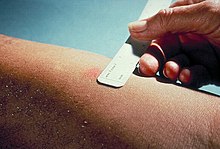
Der Mantoux-Hauttest wird in den USA verwendet und von der American Thoracic Society und den Centers for Disease Control and Prevention ( CDC ) empfohlen .
Wenn eine Person in der Vorgeschichte einen positiven Tuberkulin-Hauttest hatte, ist kein weiterer Hauttest erforderlich.
Heaf-Test
Der Heaf-Test wurde im Vereinigten Königreich bis 2005 verwendet und wird auf einer vierstufigen Skala bewertet. Der Mantoux-Test wird jetzt verwendet.
Die äquivalenten positiven Werte des Mantoux-Tests mit 10 TU (0,1 ml 100 TU/ml, 1:1000) sind
- 0–4 mm Induration (Heaf 0 bis 1)
- 5–14 mm Verhärtung (Heaf 2)
- Mehr als 15 mm Induration (Heaf 3 bis 5)
CDC-Klassifizierung der Tuberkulinreaktion
Als positives Ergebnis gilt eine Induration (tastbare erhabene, verhärtete Hautstelle) von mehr als 5–15 mm (je nach Risikofaktoren der Person) bis 10 Mantoux-Einheiten, was auf eine TB-Infektion hindeutet.
- 5 mm oder mehr ist positiv in
- HIV-positiver Mensch
- Letzte Kontakte des TB-Falls
- Personen mit nodulären oder fibrotischen Veränderungen im CXR, die mit einer alten ausgeheilten TB übereinstimmen
- Patienten mit Organtransplantationen und andere immunsupprimierte Patienten
- 10 mm oder mehr ist positiv in
- Neuankömmlinge (weniger als 5 Jahre) aus Ländern mit hoher Verbreitung
- Konsumenten von Injektionsdrogen
- Bewohner und Mitarbeiter von Versammlungen mit hohem Risiko (z. B. Gefängnisse, Pflegeheime, Krankenhäuser, Obdachlosenheime usw.)
- Laborpersonal für Mykobakteriologie
- Personen mit klinischen Erkrankungen, die sie einem hohen Risiko aussetzen (z. B. Diabetes , verlängerte Kortikosteroidtherapie , Leukämie , Nierenerkrankung im Endstadium , chronische Malabsorptionssyndrome , niedriges Körpergewicht usw.)
- Kinder unter 4 Jahren oder Kinder und Jugendliche, die Erwachsenen in Hochrisikokategorien ausgesetzt waren
- 15 mm oder mehr ist positiv in
- Personen ohne bekannte Risikofaktoren für TB
- (Hinweis: Gezielte Hauttestprogramme sollten nur bei Risikogruppen durchgeführt werden)
Eine Tuberkulintestumwandlung ist definiert als eine Zunahme von 10 mm oder mehr innerhalb eines Zeitraums von 2 Jahren, unabhängig vom Alter.
BCG-Impfstoff und Tuberkulin-Hauttest
Über die Anwendung des Mantoux-Tests bei Personen, die mit BCG geimpft wurden, herrscht Uneinigkeit. Die US-Empfehlung lautet, dass bei der Verabreichung und Interpretation des Mantoux-Tests die vorherige BCG-Impfung ignoriert werden sollte; Die Empfehlung des Vereinigten Königreichs lautet, dass Interferon-γ-Tests verwendet werden sollten, um die Interpretation positiver Tuberkulintests zu unterstützen. Außerdem empfiehlt das Vereinigte Königreich keine seriellen Tuberkulin-Hauttests bei Menschen, die BCG hatten (ein wichtiger Bestandteil der US-Strategie). In ihren Richtlinien zur Verwendung von QuantiFERON Gold geben die US-amerikanischen Zentren für die Kontrolle und Prävention von Krankheiten an, dass Quantiferon Gold von BCG-Impfungen nicht beeinflusst werden kann, können Tuberkulintests beeinträchtigt werden. Im Allgemeinen wird der US-amerikanische Ansatz wahrscheinlich zu mehr falsch positiven Ergebnissen und unnötigerer Behandlung mit potenziell toxischen Medikamenten führen; der britische Ansatz ist theoretisch genauso sensibel und sollte aufgrund der Verwendung von Interferon-γ-Tests auch spezifischer sein.
Gemäß den US-Empfehlungen wird die Diagnose und Behandlung einer latenten Tuberkulose- Infektion (LTBI) für jede BCG-geimpfte Person mit einem Hauttest von 10 mm oder mehr in Betracht gezogen, wenn einer der folgenden Umstände vorliegt:
- Hatte Kontakt zu einer anderen Person mit ansteckender TB
- Wurde in einem Land mit hoher TB-Prävalenz geboren oder lebte dort
- Ist ständig Populationen ausgesetzt, in denen die TB-Prävalenz hoch ist.
Diese wurden im Detail überprüft.
Adenosindeaminase
Im Jahr 2007 kam eine systematische Überprüfung der Adenosindeaminase durch das NHS Health Technology Assessment Program zu dem Schluss: „Es gibt keine Beweise für die Verwendung von ADA-Tests zur Diagnose von Lungentuberkulose zur Diagnose von Pleura-TB, wo die Sensitivität sehr hoch war, und in etwas geringerem Maße für TB-Meningitis. Sowohl bei der Pleura-TB als auch bei der TB-Meningitis hatten ADA-Tests eine höhere Sensitivität als alle anderen Tests."
Nukleinsäure-Amplifikationstests (NAAT)
NAATs für TB sind eine heterogene Gruppe von Tests, die entweder die Polymerase-Kettenreaktion (PCR)-Technik oder die transkriptionsvermittelte Amplifikation (TMA) oder andere Formen von Nukleinsäure-Amplifikationsmethoden verwenden, um mykobakterielle Nukleinsäure nachzuweisen . Diese Tests unterscheiden sich in der Nukleinsäuresequenz, die sie erkennen, und variieren in ihrer Genauigkeit. Im Jahrzehnt der 2000er Jahre waren die beiden gängigsten kommerziell erhältlichen Tests der amplifizierte Mycobacterium tuberculosis Direct Test (MTD, Gen-Probe) und Amplicor (Roche Diagnostics). Im Jahr 2007 kam eine systematische Überprüfung von NAAT durch das NHS Health Technology Assessment Program zu dem Schluss, dass „die Genauigkeit des NAAT-Tests bei der Anwendung auf Atemwegsproben im Vergleich zu anderen Proben weit überlegen ist. Obwohl die Ergebnisse statistisch nicht signifikant waren, scheint der AMTD-Test zu funktionieren“ besser als andere derzeit verfügbare kommerzielle Tests." Xpert ® MTB/RIF und Xpert MTB/RIF Ultra weisen eine hohe Spezifität bei der Diagnose von extrapulmonaler Tuberkulose auf und weisen eine genaue Rifampicinresistenz auf. Kliniker sollten sich jedoch auf das klinische Urteil verlassen, um TB-Meningitis zu diagnostizieren, wenn die Kulturergebnisse negativ sind.
Eine Vorher-Nachher- Beobachtungsstudie aus dem Jahr 2007 ergab , dass die Verwendung des MTD-Tests eine unangemessene Tuberkulosetherapie reduziert. Die Studie ergab die Genauigkeit des MTD-Tests wie folgt:
Gesamt
- Empfindlichkeit 92%
- Spezifität 99%
Abstrich positive Patienten
- Empfindlichkeit 99%
- Spezifität 98%
Negative Patienten abschmieren
- Empfindlichkeit 62 %
- Spezifität 99%
Im Jahr 2010 wurde der Xpert MTB/RIF- Test, ein weiterer NAAT für TB, kommerziell erhältlich und begann, wie die CDC im Jahr 2015 sagte, „die Tuberkulose (TB)-Kontrolle zu revolutionieren, indem er zur schnellen Diagnose von TB-Erkrankungen und Medikamentenresistenz beitrug erkennt gleichzeitig den Mycobacterium tuberculosis-Komplex (MTBC) und die Resistenz gegen Rifampin (RIF) in weniger als 2 Stunden. Im Vergleich dazu kann es bei Standardkulturen 2 bis 6 Wochen dauern, bis MTBC wächst, und herkömmliche Arzneimittelresistenztests können 3 weitere Wochen verlängern." Das Xpert MTB/RIF Ultra verbessert den Xpert MTB/RIF Test.
LAM-Nachweisassays
Tests, die auf dem Nachweis von mykobakteriellem Lipoarabinomannan (LAM)-Antigen im Urin basieren, haben sich als Point-of-Care-Tests für Tuberkulose (TB) etabliert. LAM- Antigen ist ein Lipopolysaccharid, das in mykobakteriellen Zellwänden vorhanden ist, das aus stoffwechselaktiven oder degenerierenden Bakterienzellen freigesetzt wird und nur bei Menschen mit aktiver TB-Erkrankung vorhanden zu sein scheint. Urin-basierte Tests haben Vorteile gegenüber Sputum-basierten Tests, da Urin leicht zu sammeln und aufzubewahren ist und die mit der Sputum-Sammlung verbundenen Infektionskontrollrisiken fehlen.
Im Jahr 2015 empfahl die WHO den Einsatz des Alere Define TB LAM Ag Assays bei Menschen mit HIV und einer CD4-Zahl unter 100 Zellen/μl und bei Personen, die nach WHO-Kriterien als schwerkrank definiert sind (Atemfrequenz >30 Atemzüge pro Minute, Körpertemperatur .). >39 °C, Herzfrequenz >120 Schläge pro Minute oder nicht in der Lage, ohne Hilfe zu gehen). Diese Empfehlung basiert auf einem systematischen Review und einer Metaanalyse von 12 Querschnitts- oder Kohortenstudien von Cochrane , die eine relativ niedrige gepoolte Sensitivität von 45 % und eine Spezifität von 92 % gegenüber einem mikrobiologischen Referenzstandard zeigten. Trotz der begrenzten Sensitivität reduzierte die testgesteuerte Einleitung einer Anti-TB-Behandlung die Mortalität bei immungeschwächten, hospitalisierten PLHIV.
Im Jahr 2019 schloss ein vom GHIT finanziertes internationales F&E- Konsortium bestehend aus FIND , Fujifilm , University of Cape Town , Rutgers University , University of Alberta und Otsuka die Entwicklung und eine erste klinische Studie des Fujifilm SILVAMP TB Point-of-Care LAM Assays ab. Im Vergleich zum Alere Define TB LAM Ag Assay umfasst der Fujifilm SILVAMP TB LAM Assay neuartige monoklonale Antikörper gegen das 5-Methylthio-d-xylofuranose (MTX)-Epitop und eine Silberamplifikationstechnologie, um eine höhere diagnostische Sensitivität bei hoher Spezifität zu ermöglichen. Eine Studie mit 968 stationären HIV+-Krankenhauspatienten ergab, dass der Fujifilm SILVAMP TB LAM Test eine 28,1 % höhere Sensitivität aufweist als der Alere Define TB LAM Ag und der Fujifilm SILVAMP TB LAM konnte innerhalb von 24 Stunden 65 % der Patienten mit aktiver TB diagnostizieren. Eine Metaanalyse mit 1.595 stationären und ambulanten Patienten zeigte 70,7 % Sensitivität und 90,9 % Spezifität für die TB-Diagnose bei Menschen mit HIV für Fujifilm SILVAMP TB LAM. Der Test zeigte bei HIV-negativen ambulanten Patienten einen hohen positiven prädiktiven Wert (95,2%) und hat das Potenzial, die schnelle, urinbasierte TB-Diagnose in der Allgemeinbevölkerung am Point-of-Care zu verbessern. Große prospektive Studien sind in Vorbereitung.
Interferon-γ Freisetzungsassays
Interferon-γ (Interferon-gamma) Freisetzungsassays (IGRAs) sind relativ neue Tests für Tuberkulose. IGRAs basieren auf der Fähigkeit der Mycobacterium tuberculosis- Antigene für das frühe sekretorische Antigen Target 6 (ESAT-6) und das Kulturfiltratprotein 10 (CFP-10), die Wirtsproduktion von Interferon-Gamma zu stimulieren. Da diese Antigene nur in wenigen nicht-tuberkulösen Mykobakterien oder in keinem der BCG-Impfstämme vorhanden sind, gelten diese Tests als spezifischer als der Tuberkulin-Hauttest.
Die Bluttests QuantiFERON-TB Gold In-Tube und T-SPOT.TB verwenden diese Antigene zum Nachweis von Menschen mit Tuberkulose. Lymphozyten aus dem Blut des Patienten werden mit den Antigenen inkubiert. Diese Tests werden Interferon-γ-Tests genannt und sind nicht äquivalent. Wenn der Patient vor der Tuberkulose ausgesetzt wird, T - Lymphozyten produzieren Interferon γ in der Antwort. Der QuantiFERON-TB Gold In-Tube verwendet ein ELISA- Format zum Nachweis der Vollblutproduktion von Interferon γ. Der Unterschied zwischen den Tests besteht darin, dass QuantiFERON-TB Gold die Gesamtmenge an Interferon quantifiziert, wenn Vollblut den Antigenen (ESAT-6, CFP-10 und TB 7.7(p4)) ausgesetzt wird, während Richtlinien für die Verwendung der FDA zugelassenes QuantiFERON-TB Gold wurden von der CDC im Dezember 2005 freigegeben. Im Oktober 2007 erteilte die FDA die Zulassung von QuantiFERON-TB Gold in Tube zur Verwendung in den USA.
Der Enzyme-linked Immunospot Assay (ELISPOT) ist ein weiterer in Großbritannien erhältlicher Bluttest, der den Hauttest zur Diagnose ersetzen kann. T-SPOT.TB , eine Art von ELISpot Assay , zählt die Anzahl der aktivierten T-Lymphozyten, die Interferon sezernieren.
Für die Diagnose latenter TB kamen drei systematische Übersichten zu IGRAs zu dem Schluss, dass die Tests eine ausgezeichnete Spezifität für die Tests zur Unterscheidung von latenter TB von früheren Impfungen festgestellt haben.
Laut einer Studie aus Korea, wo eine hohe LTBI-Prävalenz vorliegt, weisen QuantiFERON-TB Gold und T-SPOT.TB eine gute Sensitivität, aber eine reduzierte Spezifität für die Diagnose aktiver TB auf, da sie latente TB erkennen können. In einer kürzlich veröffentlichten Metaanalyse mit Daten aus Industrie- und Entwicklungsländern hatte QuantiFERON-TB Gold In Tube eine gepoolte Sensitivität für aktive TB von 81% und eine Spezifität von 99,2%, während T-SPOT.TB eine gepoolte Sensitivität von 87,5% aufwies. und Spezifität von 86,3%. In direkten Vergleichen übertraf die Sensitivität der IGRAs den TST. Mehrere nachfolgende Studien haben jedoch eine höhere Sensitivität für TST als für IGRAs bei Patienten mit aktiver TB berichtet; eine große Studie berichtete eine Sensitivität von 90 % für TST und nur von 81 % für den QuantiFERON-TB Gold-Assay.
Eine Studie an der Stanford University bestätigte, dass die Zugabe von Immunverstärkern die IGRA zuverlässiger in Bezug auf die Trennung positiver von negativen Personen machen kann. Eine Studie der University of Southampton zeigt, dass Schwankungen der Umgebungstemperaturen einen tiefgreifenden Einfluss auf die Leistung von IGRA haben können. Eine kürzlich veröffentlichte Studie derselben Gruppe lieferte auch den Beweis, dass Immunsuppressiva die Leistung von IGRAs signifikant beeinträchtigen, was Bedenken hinsichtlich ihrer Zuverlässigkeit bei immunsupprimierten Patienten aufkommen lässt. Obwohl IGRA den TST in den meisten klinischen Situationen ersetzt hat, gibt die Variabilität beim Lesen des Ergebnisses Anlass zur Sorge
Tuberkulose-Nachweis mit trainierten Ratten
Die internationale gemeinnützige Organisation APOPO arbeitet mit der Sokoine University of Agriculture in Tansania zusammen , um Afrikanische Riesenbeutelratten ( Cricetomys ansorgei ) darin zu trainieren , den „Geruch“ von Tuberkulose zu erkennen. Eine kürzlich durchgeführte Studie zeigt, dass "Ratten die Erkennung von pädiatrischer Tuberkulose um 67,6% erhöhten" und dass das Training dieser Kreaturen dazu beitragen könnte, die aktuellen Herausforderungen im Zusammenhang mit der Diagnose dieser Krankheit bei Kindern zu bewältigen.
In den USA verwendetes Tuberkulose-Klassifizierungssystem
Das aktuelle klinische Klassifikationssystem für TB (Klasse 0 bis 5) basiert auf der Pathogenese der Krankheit.
Die US Citizenship and Immigration Services haben eine zusätzliche TB-Klassifizierung (Klasse A, B1 oder B2) für Einwanderer und Flüchtlinge, die von den Centers for Disease Control and Prevention (CDC) entwickelt wurde. Das Meldeprogramm (Klasse) B ist eine wichtige Screening-Strategie, um Neuankömmlinge mit einem hohen TB-Risiko zu identifizieren.
Verweise
Weiterlesen
- Lalvani A (November 2003). „Latente Infektionen erkennen: der Weg zu einer besseren Tuberkulosekontrolle“ . Thorax . 58 (11): 916–8. doi : 10.1136/thorax.58.11.916 . PMC 1746498 . PMID 14586040 .
- Nema V (Juli 2012). "Tuberkulose-Diagnostik: Herausforderungen und Chancen" . Lunge Indien . 29 (3): 259–66. doi : 10.4103/0970-2113.99112 . PMC 3424866 . PMID 22919166 .
Anmerkungen
- Ärztliche Untersuchung von Ausländern (Flüchtlinge und Einwanderer) - Abteilung für globale Migration und Quarantäne, CDC ( Website ).
- Gezielte Tuberkulintests und Behandlung der latenten Tuberkuloseinfektion 2000 ATS/CDC ( Volltext , PDF-Format ) ( Updates 2001-2003).